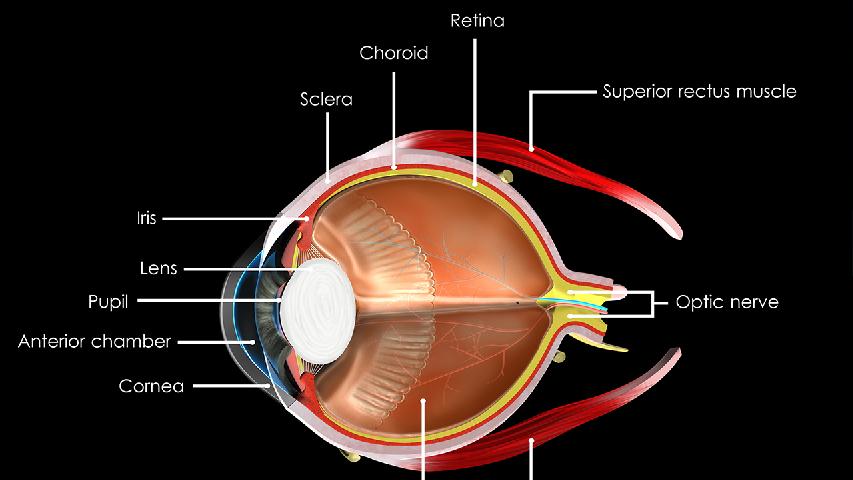
原发性闭角型青光眼如何分期
医生回答专区 因不能面诊,医生的建议仅供参考
原发性闭角型青光眼根据病程进展可分为临床前期、前驱期、急性发作期、间歇期、慢性期和绝对期六个阶段。
1、临床前期:
患者尚未出现明显症状,但存在前房浅、房角狭窄等解剖结构异常。通过眼科检查可发现视神经杯盘比增大或房角镜检查显示房角关闭倾向。此阶段需密切监测眼压变化,必要时可考虑预防性激光周边虹膜切开术。
2、前驱期:
表现为阵发性视物模糊、虹视现象伴轻度眼胀头痛,症状多在暗环境或情绪激动时诱发。发作时眼压中度升高30-50mmHg,房角部分关闭,角膜可出现轻度水肿。症状常自行缓解但会反复发作,此阶段需及时进行激光或药物干预。
3、急性发作期:
突发剧烈眼痛伴同侧头痛、恶心呕吐,视力急剧下降至光感或手动。检查可见眼压显著升高常超过50mmHg、混合充血、角膜雾状水肿、瞳孔散大固定。房角完全关闭需紧急降眼压处理,包括局部降眼压药物、高渗剂及前房穿刺等急救措施。
4、间歇期:
急性发作经治疗后眼压恢复正常,房角重新开放但存在广泛周边虹膜前粘连。患者症状完全缓解,但视神经可能已发生不可逆损害。此阶段需评估房角功能状态,多数需行滤过性手术防止再次急性发作。
5、慢性期:
房角永久性粘连关闭导致持续性眼压升高,视神经进行性萎缩表现为视野缺损。患者可无自觉症状但眼压波动明显,需长期药物控制或手术治疗。此阶段可合并晶状体混浊等继发改变。
6、绝对期:
为疾病终末阶段,视力完全丧失伴顽固性高眼压。患眼可发生角膜大泡变性、巩膜葡萄肿等结构破坏,部分出现剧烈疼痛需行眼球摘除。此期治疗以缓解症状为主。
建议确诊患者保持规律作息,避免长时间暗环境活动及情绪波动。日常注意控制饮水量,单次饮水量不超过300毫升。饮食宜选择富含维生素B族的粗粮和深色蔬菜,适度进行散步等低强度运动。需严格遵医嘱用药并定期复查眼压、视野及视神经检查,急性发作期应立即就医处理。
相似问题
推荐 股骨头坏死arco分期
相关科普 更多

原发性闭角型青光眼如何治疗 这些方法可治原发性闭角型青光眼
科普推荐 为你持续推送健康知识








科室问题
医生推荐
医院推荐
最新问答 更多
-
右下肺盘状肺不张治疗
#呼吸科#
-
急性膀胱炎和淋病的区别
#妇产科#
-
做完结核菌素皮试后发热怎么办
#普外科#
-
小肠堵塞有哪些症状
#肛肠科#
-
怎么做打百白破发烧要
#儿科#
-
慢性附睾炎症状特点
#泌尿外科#
-
心肌梗塞急救需不需要吃药物
#心血管内科#
-
感染性休克的抢救和护理
#急诊科#
-
风湿寒性关节痛的治疗
#风湿免疫科#
-
肋骨右下方疼痛是什么原因
#骨科#
-
什么是四环素?
#全科#
-
脾胃阳虚吃哪些中成药比较好
#中医内科#
-
支气管牵拉性扩张严重吗
#呼吸科#
-
春季上呼吸道感染怎么预防
#呼吸科#
-
肺泡破裂需不需要治疗
#全科#
行业资讯 2026年01月31日 星期六

- 脂肪肝推荐护肝片品牌揭秘,水飞蓟宾哪个牌子好?十大产品综合实力深度测评
- 护肝片哪个牌子好?养肝护肝品牌排行榜,成效+专利被《世界胃肠病学杂志》收录
- 十大护肝片产品推荐,国产进口水飞蓟哪个产品好?优化配方+实验数据大盘点
- 护肝片旗舰店推荐,十大水飞蓟品牌排行榜,方案入选《中华医学肝病防治指南》
- 燃脂减肥产品哪款效果佳?2026口碑燃脂减肥产品推荐,燃脂解决脂肪堆积问题