多发性子宫肌瘤患者可以要孩子吗
1人回复
问题描述:
多发性子宫肌瘤患者可以要孩子吗
医生回答专区 因不能面诊,医生的建议仅供参考
多发性子宫肌瘤患者在肌瘤较小且无症状时通常可以怀孕,但需根据肌瘤位置、大小及并发症风险综合评估。主要影响因素有肌瘤对宫腔的压迫程度、是否引起反复流产史、是否合并贫血、肌瘤生长速度以及患者年龄。
1、肌瘤位置:
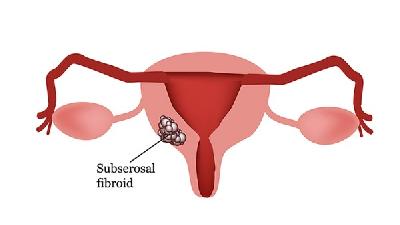
黏膜下肌瘤或肌壁间肌瘤凸向宫腔时可能影响胚胎着床,增加早期流产风险。这类患者建议在孕前通过宫腔镜或腹腔镜手术切除肌瘤,术后避孕6-12个月再尝试妊娠。浆膜下肌瘤对妊娠影响较小,通常可暂不处理。
2、肌瘤大小:
直径超过5厘米的肌瘤可能占据宫腔空间,导致胎儿生长受限或胎位异常。孕前可通过超声监测肌瘤大小,快速增长或直径超过8厘米的肌瘤建议先行剔除。小型肌瘤<3厘米若无症状可定期观察。
3、既往妊娠史:
有两次及以上自然流产史的患者,需排查肌瘤是否为主要原因。合并子宫畸形的多发性肌瘤患者流产率可达40%,此类情况建议在生殖专科医生指导下制定个体化治疗方案。
4、贫血程度:
肌瘤引起的月经过多可能导致缺铁性贫血,血红蛋白低于90g/L时妊娠风险增加。孕前应通过铁剂补充纠正贫血,必要时使用促性腺激素释放激素类药物缩小肌瘤体积减少出血。
5、年龄因素:
35岁以上患者合并肌瘤时,需评估卵巢储备功能。若存在卵巢功能减退,可考虑优先进行胚胎冻存后再处理肌瘤。年龄超过40岁的患者妊娠合并肌瘤发生红色变性的风险显著增高。
建议计划妊娠前进行详细妇科检查及盆腔核磁共振评估肌瘤情况,孕期需加强产检频率,重点关注肌瘤红色变性风险。日常避免摄入含雌激素食物如蜂王浆,保持适度运动控制体重,每月记录月经量变化。出现持续腹痛或阴道流血需及时就医,分娩方式建议根据孕晚期肌瘤位置由产科医生评估决定。
相似问题
推荐 多发性骨髓瘤第三期是晚期吗
多发性骨髓瘤第三期属于晚期阶段。多发性骨髓瘤的分期主要依据Durie-Salmon分期系统或国际分期系统,第三期通常伴随广泛骨损害、高钙血症或显著贫血等症状。 1、分期标准: Durie...
相关科普 更多

多发性子宫肌瘤是怎么回事 了解多发性子宫肌瘤3个原因
多发性子宫肌瘤可能由遗传因素、激素水平异常、局部生长因子失调等原因引起,可通过药物治疗、手术治疗、介入治疗等方式治疗。1、遗传因素多发性子宫肌瘤可能与遗传因素有关,家族中有多发性子宫肌瘤病史的人群患病概率较高。多发性子宫肌瘤通常表现为月经量增多、经期延长、下腹部包块等症状。患者可遵医嘱使用米非司酮片、桂枝茯苓胶囊、宫瘤消胶囊等药物进行治疗。建议定期进行妇科检...
科普推荐 为你持续推送健康知识
婴儿房间隔缺损能自愈吗
婴儿房间隔缺损有自愈可能,小型缺损在1岁内闭合概率较高,中型缺损可能随生长发育部分闭合,大型缺损通常需要医疗干预。房间隔缺损是先天性心脏畸形中较常见的类型,缺损大小和位置直接影响自愈概率。小型继发孔型房间隔缺损直径小于5毫米时,约80%的患儿在18月龄前可自然闭合。这类缺损多位于房间隔中部,随着心脏肌肉生长和间隔组织延伸,缺口可能逐渐缩小直至完全闭合。患儿通...
硫酸沙丁胺醇能治咽炎吗
硫酸沙丁胺醇通常不能用于治疗咽炎。硫酸沙丁胺醇是一种支气管扩张剂,主要用于缓解哮喘、慢性阻塞性肺疾病等呼吸道疾病的症状。咽炎通常由病毒或细菌感染引起,需要针对病因进行治疗。硫酸沙丁胺醇通过作用于支气管平滑肌的β2受体,帮助扩张支气管,缓解呼吸困难等症状。这种药物对咽喉部的炎症没有直接治疗作用。咽炎的治疗需要根据具体病因选择合适的方法。病毒性咽炎通常具有自限性...
棉签掉进耳朵里头怎么办
棉签掉进耳朵里可通过自行取出、就医处理等方式解决。棉签进入耳道可能与掏耳操作不当、耳道结构异常等因素有关,通常表现为耳道异物感、听力下降等症状。1、自行取出若棉签部分外露且位置较浅,可尝试用镊子轻柔夹出。操作时需保持头部固定,避免棉签深入。禁止用手指或尖锐工具掏挖,以免损伤耳道皮肤或鼓膜。若尝试后无法取出或出现疼痛,应立即停止操作。2、就医处理耳鼻喉科医生会...
吞口水耳朵疼是什么原因
吞口水耳朵疼可能与急性中耳炎、咽鼓管功能障碍、扁桃体炎、外耳道炎、颞下颌关节紊乱等因素有关。该症状通常由感染、炎症或机械性压迫引起,需结合具体病因采取针对性治疗。1、急性中耳炎急性中耳炎多由细菌或病毒感染导致,炎症刺激可引发耳痛,吞咽时因咽鼓管压力变化加重疼痛。患者可能伴随耳闷、听力下降,儿童可能出现发热。治疗需遵医嘱使用氧氟沙星滴耳液、阿莫西林克拉维酸钾片...
吃什么药可让精子质量能提高一下
提高精子质量可遵医嘱使用生精胶囊、五子衍宗丸、左卡尼汀口服溶液、维生素E软胶囊、辅酶Q10片等药物。精子质量下降可能与生殖系统感染、内分泌紊乱、营养缺乏等因素有关,建议在医生指导下结合具体病因选择药物,同时配合生活方式调整。1、生精胶囊生精胶囊由鹿茸、枸杞子等组成,适用于肾阳不足引起的少精弱精症,可促进睾丸生精功能。用药期间需禁烟酒,避免辛辣刺激饮食。常见不...
龟头有点发痒需要吃什么药或涂抹什么药膏
龟头瘙痒可能与包皮龟头炎、过敏反应、真菌感染等因素有关,可遵医嘱使用红霉素软膏、克霉唑乳膏、曲安奈德益康唑乳膏、莫匹罗星软膏、复方酮康唑乳膏等药物。建议及时就医明确病因,避免自行用药延误病情。一、红霉素软膏红霉素软膏适用于细菌性包皮龟头炎引起的瘙痒,主要成分为大环内酯类抗生素。该药能抑制细菌蛋白质合成,对金黄色葡萄球菌等常见致病菌有效。使用前需清洁患处,每日...
总是觉得委屈想哭是不是得了抑郁症
总是觉得委屈想哭可能是抑郁症的表现之一,但也可能与短期情绪波动、压力或焦虑有关。抑郁症的核心症状包括持续情绪低落、兴趣减退、精力下降等,需结合其他症状综合判断。主要有情绪调节障碍、压力累积、抑郁症、焦虑症、甲状腺功能异常等原因。1、情绪调节障碍部分人群对负面情绪的处理能力较弱,可能因生活琐事反复陷入委屈感。这种情况通常伴随敏感多思、易受外界评价影响,但无持续...
宝宝喜欢噗噗噗喷口水怎么回事
宝宝喜欢噗噗噗喷口水可能与口腔发育探索、出牙期刺激、模仿行为、吞咽功能未完善、口腔疾病等因素有关。可通过保持清洁、提供牙胶玩具、引导正确吞咽、观察伴随症状、及时就医等方式处理。1、口腔发育探索婴幼儿通过吐口水探索口腔功能,属于正常生理行为。唾液腺在3-4月龄逐渐发育成熟,唾液分泌量增加,但吞咽协调能力尚未完善。家长无须过度干预,只需用棉柔巾及时擦拭下巴,避免...
怎么清理宝宝耳屎
清理宝宝耳屎可通过保持外耳清洁、使用棉球擦拭、滴耳液软化、就医处理等方式进行。耳屎通常由外耳道皮肤代谢物、灰尘等混合形成,具有保护作用,无须过度清理。1、保持外耳清洁日常洗澡后用柔软毛巾轻轻擦拭宝宝外耳廓及耳背,避免水分流入耳道。注意不要将棉签或手指伸入耳道,以免将耳屎推入更深或损伤鼓膜。若发现耳廓有结痂,可先用温热毛巾敷软再轻柔清除。2、使用棉球擦拭对于附...
宝宝晚上睡觉总是翻来翻去很不安稳
宝宝晚上睡觉总是翻来翻去很不安稳可能与睡眠环境不适、生理性因素或病理性因素有关。主要有睡眠环境不佳、饥饿或过饱、肠胀气、维生素D缺乏、湿疹等原因。建议家长观察宝宝日常表现,及时调整护理措施。1、睡眠环境不佳卧室温度过高或过低、衣物过厚、光线过亮均可能干扰宝宝睡眠。家长需保持室温在24-26摄氏度,选择纯棉透气睡衣,使用遮光窗帘。若伴随抓耳挠腮,需排查是否有蚊...
芒果如何切开方便吃
芒果可以先用刀沿果核两侧切下果肉,再将果肉划网格状后外翻即可方便食用。芒果属于核果类水果,果肉紧贴扁平的果核生长。切芒果前需选择成熟度适中的果实,过硬则难以剥离果核,过软则易烂影响操作。将芒果竖立放置,用水果刀紧贴果核纵向切下两侧厚片,得到两片完整果肉。在果肉上用刀尖划出密集的十字网格,注意保持果皮完整不切断。最后用手指顶住果皮中央向外翻,网格状果肉会自然突...

五招降服男人婚后恶习 如何降服一个男人
调整伴侣行为需要建立在相互尊重的基础上,通过有效沟通和共同约定逐步改善关系。婚姻中的习惯差异可通过非对抗性策略进行引导,重点在于建立正向互动模式而非单方面控制。婚姻关系中的行为调整需要避免权力对抗。当一方出现生活习惯差异时,直接指责容易引发防御心理,采用观察记录方式能更客观地识别具体问题。例如将袜子乱放、游戏时间过长等行为按发生频率分类,用具体数据代替主观评...
后半生最聪明的生活方式:放过自己,悦纳平凡
凌晨三点的写字楼里,键盘声此起彼伏;清晨六点的地铁上,挤满挂着黑眼圈的上班族。我们总在追逐“更好的自己”,却忘了问:那个不够完美的自己,真的不值得被爱吗?心理学家发现,中年后幸福感断崖式下跌的根源,往往在于我们始终无法与平凡和解。一、为什么我们害怕平凡?1、社会时钟的隐形压迫“30岁前买房”“40岁实现财务自由”这些社会期待像无形的鞭子。神经科学研究显示,当...

3个月瘦45斤,晚上瘦肚子最快的3个方法,1个半月恢复平坦小腹!
晚上躺在床上刷手机时,突然摸到肚子上的“游泳圈”,是不是瞬间连短视频都不香了?别急着搜索“七天瘦腹秘籍”,那些极端方法可能让你掉的是水分而非脂肪。真正有效的减腹策略,其实藏在昼夜节律和代谢规律里。一、夜间代谢的黄金窗口1、晚餐后的燃脂时段19-21点这段时间,人体生长激素分泌量达到峰值。此时适当运动,脂肪分解效率比早晨高30%。但要注意避免剧烈运动影响睡眠。...

如果事与愿违,请相信一定另有安排
人生就像一场没有剧本的即兴演出,那些看似偏离预期的情节转折,往往藏着意想不到的惊喜。当现实与理想背道而驰时,或许正是命运在为我们准备更大的礼物。一、为什么“事与愿违”是常态1、认知局限带来的误判人类大脑每天要处理上万条信息,但真正能被准确解读的不足10%。很多“失败”其实源于信息不对称,而非能力不足。2、时间维度的错觉站在当下看是挫折,拉长时间轴看可能是转折...

如果,你的朋友越来越少,那么恭喜你
随着年龄增长,朋友圈的缩小似乎成了一种“社会时钟”的必然。但你可能没发现,这种看似孤独的状态,恰恰藏着成年人最珍贵的成长密码。一、为什么朋友会变少?这是自然筛选过程1、生活重心的自然转移25岁后,事业和家庭逐渐占据主要精力。那些需要刻意维持的社交关系,会像秋天的树叶一样自然脱落。这不是冷漠,而是生命阶段的正常更替。2、价值观的深度分化毕业五年后,曾经同寝室的...

乙肝体检报告怎么看是合格
乙肝体检报告合格需满足乙肝表面抗原阴性、乙肝表面抗体阳性或阴性但其他指标正常、乙肝e抗原阴性、乙肝核心抗体阴性或弱阳性且无临床症状。乙肝五项指标中,乙肝表面抗原阴性是排除乙肝病毒感染的关键,乙肝表面抗体阳性表明具有免疫力,其他三项指标阴性或弱阳性且无异常症状时通常视为合格。乙肝体检报告主要包含乙肝五项指标检测,分别是乙肝表面抗原、乙肝表面抗体、乙肝e抗原、乙...
大学生就业心理调适调查报告 大学生调研报告
大学生就业心理调适调查报告显示,就业压力、职业规划模糊、自我认知偏差、社会支持不足和行业竞争激烈是影响大学生就业心理的主要因素。1、就业压力就业压力是大学生面临的首要心理问题。许多大学生在毕业前会感到焦虑和不安,担心找不到理想的工作。这种压力可能来自家庭期望、社会比较和个人目标。适度的压力可以转化为动力,但过度的压力可能导致情绪低落和自信心下降。建议大学生通...
芒果怎么切块最快最好
芒果切块最快最好的方法是采用十字花刀法,配合去皮去核技巧可提升效率。主要步骤有选择成熟芒果、稳定摆放、纵向切分、划网格、外翻取肉。1、选择成熟芒果成熟度适中的芒果果肉柔软且与果核易分离,按压果蒂处轻微凹陷即为最佳状态。未熟芒果纤维粗硬增加切割阻力,过熟则果肉松散难以成型。建议挑选表皮金黄带红晕、无黑斑的凯特芒或台农芒等肉厚品种。2、稳定摆放技巧将芒果竖立于砧...

老公拿你当外人,不把你当至亲的迹象,真的让人心寒
婚姻中最让人心寒的,莫过于发现枕边人始终把你当“外人”。那些看似平常的细节,往往藏着最深的疏离感。当亲.密关系出现裂痕时,身体比语言更诚实。一、财务隔离的5个危险信号1、工资卡始终独立保管从不主动提及收入情况,重大开支自行决定。你甚至不知道他具体的薪资数额,就像两个合租的室友。2、消费记录刻意删除手机账单总是清空,购物小票“恰好丢失”。这种过度保护隐.私的行...

科室问题
一级
二级
二级
二级
二级
二级
二级
二级
医生推荐
医院推荐
最新问答 更多
-
孩子咳嗽多吃什么食物
#呼吸科#
-
儿童为啥易患中耳炎
#中耳炎#
-
密闭性粉刺应该如何治疗
#皮肤科#
-
头皮上长疙瘩怎么回事
#全科#
-
降血糖的十种最佳茶
#保健科#
-
车前草治痛风有效果吗
#痛风#
-
肺癌晚期口渴是怎么回事
#肿瘤内科#
-
性生活时早泄怎么办
#早泄#
-
脑缺氧的症状怎么改善
#全科#
-
小腿骨折康复训练方法有哪些
#骨科#
-
2岁宝宝总是用力挤眼睛
#儿科#
-
脚上长鸡眼什么引起的
#皮肤科#
-
三甲和二甲医院区别
#全科#
-
脚上起红疙瘩很痒怎么回事
#全科#
-
尖锐湿疣的护理办法是什么
#尖锐湿疣#
行业资讯 2025年09月25日 星期四

- 大蒜是肝病的“催化剂”?医生:预防肝脏疾病,这几种食物要注意
- 丝瓜好吃也挑人?吃错丝瓜会拉肚子?炒丝瓜有啥禁忌吗?
- 高压减低压,这个数值别超标!一旦超限,心梗风险可能飙升
- 老年糖友血糖降到多少最合理?不是8mmol/L!新指南这样说
- 血压偏高,大蒜真的不能吃吗?哪些素食需慎食以保持血压平稳?