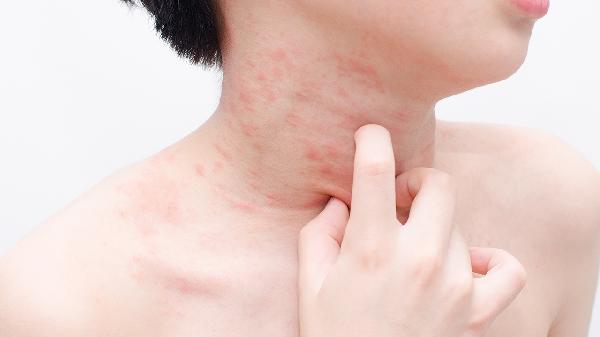
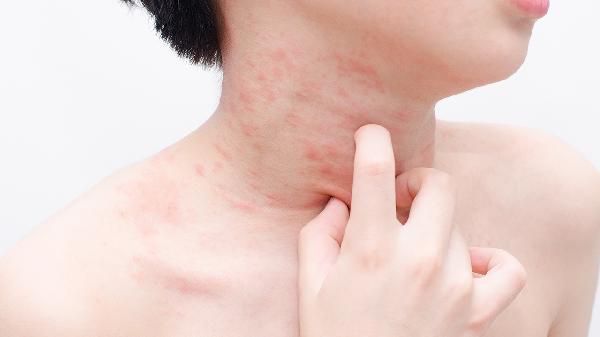
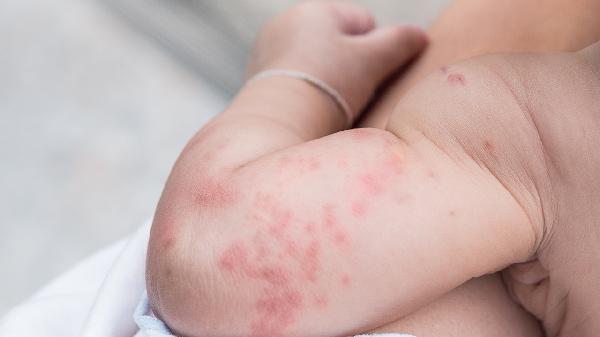
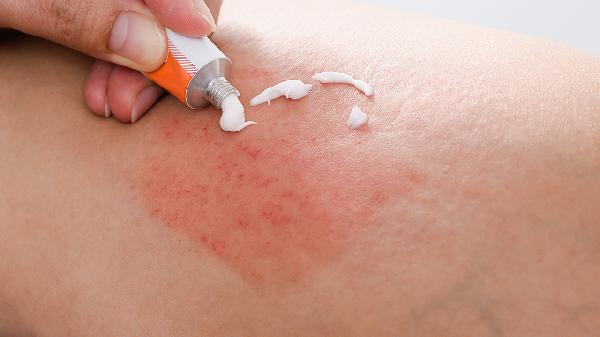
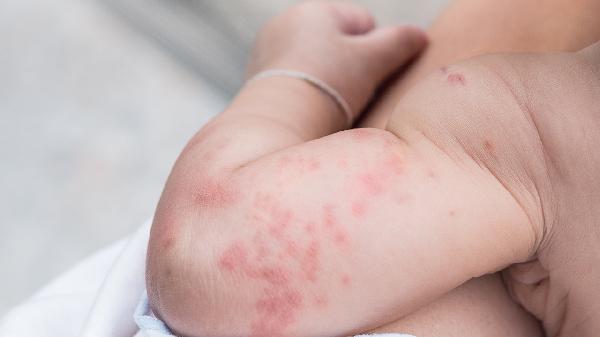
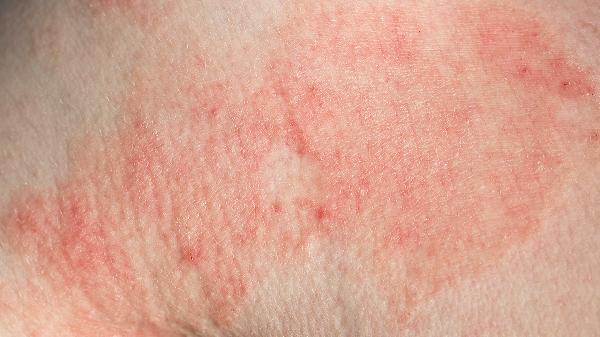
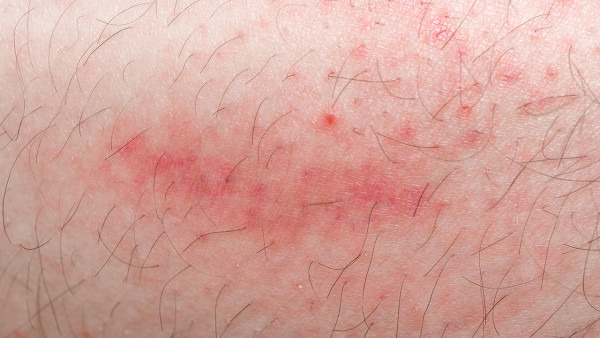
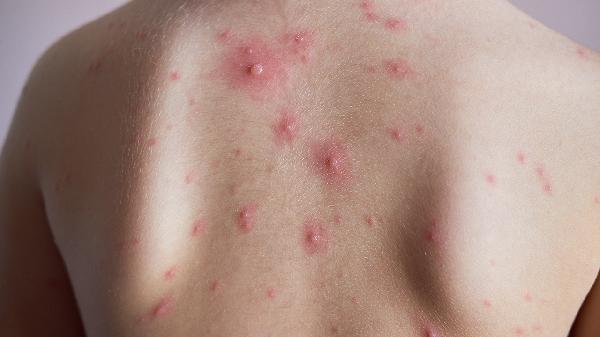
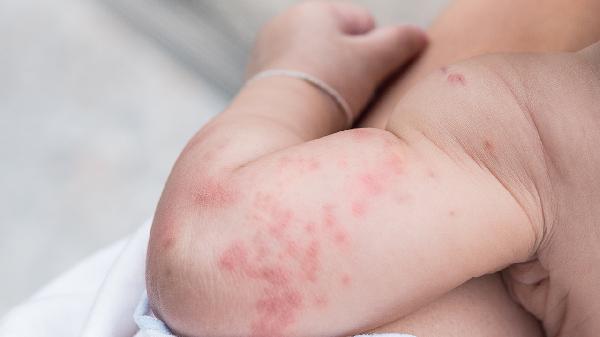
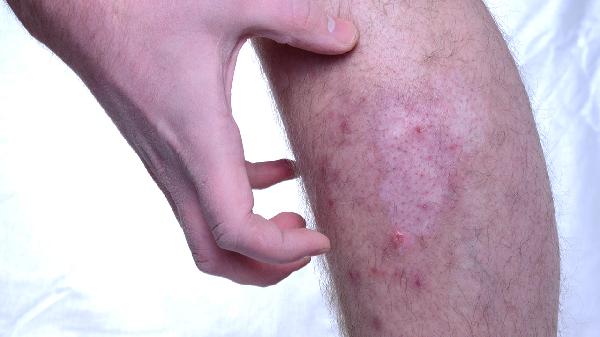
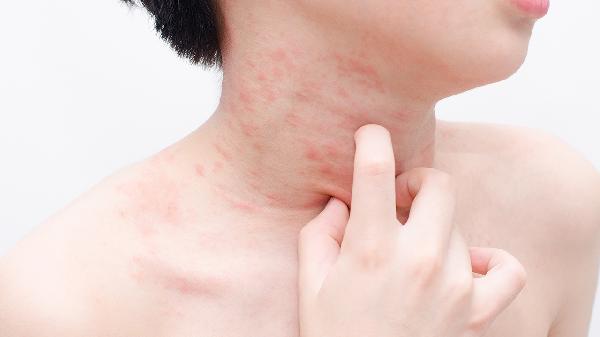
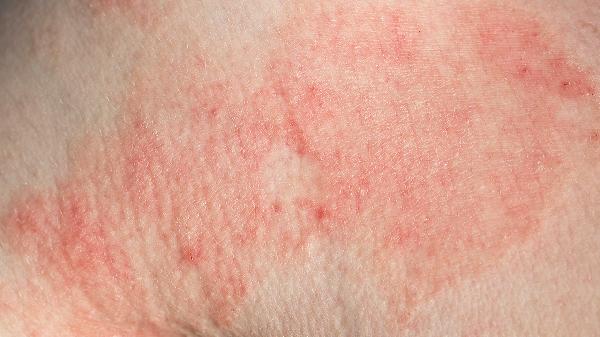
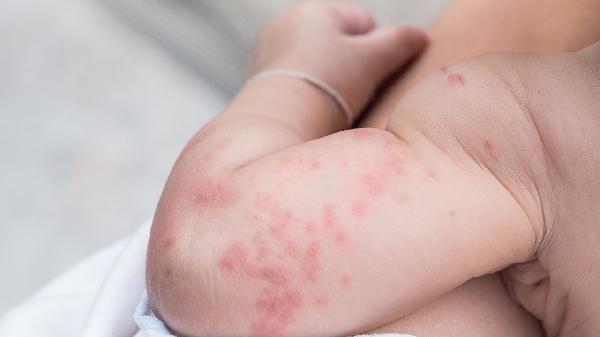
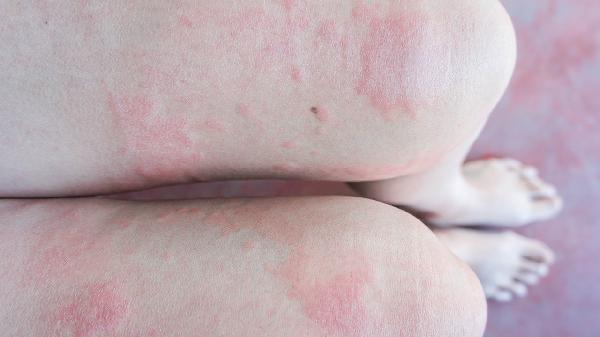
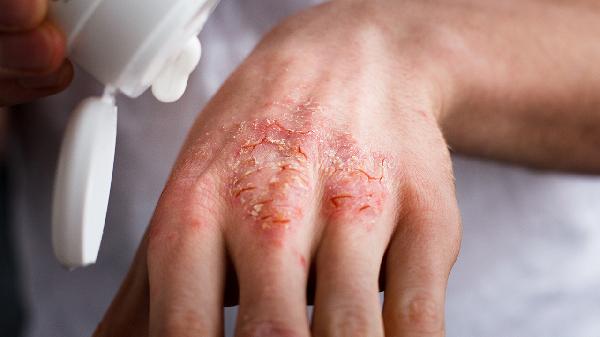
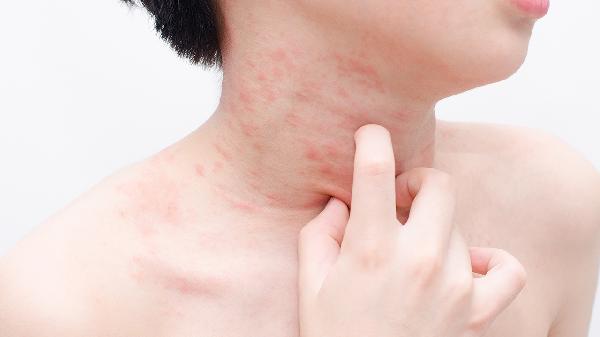
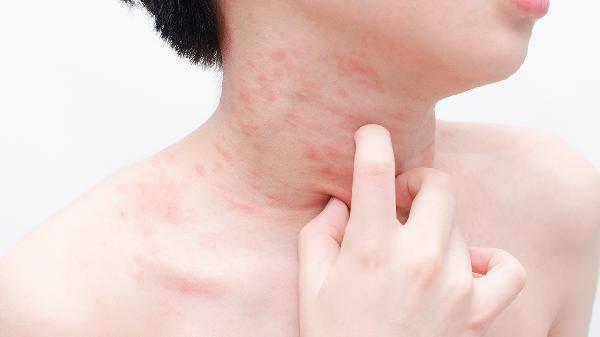
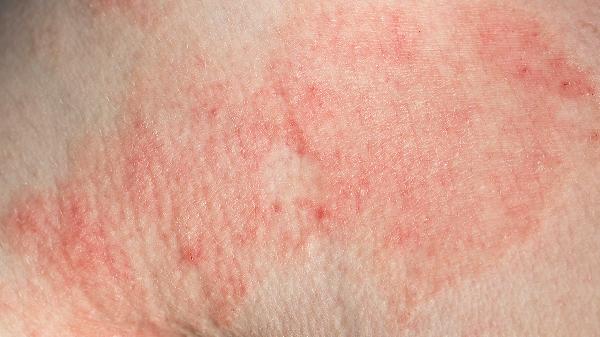
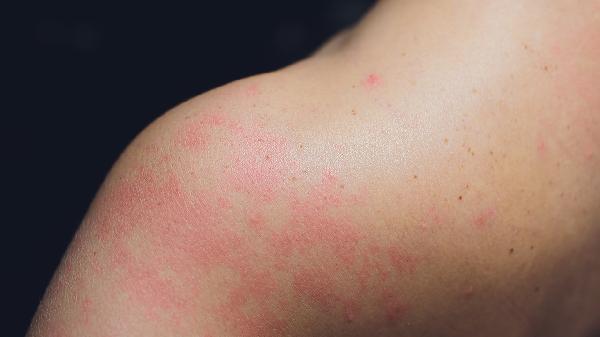
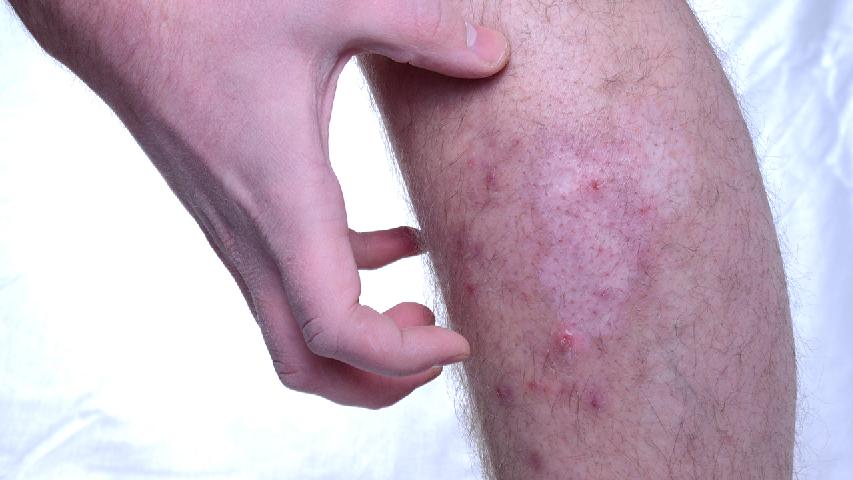
夏天脚上湿疹怎么办
医生回答专区 因不能面诊,医生的建议仅供参考
夏天脚上湿疹可通过保持皮肤清洁干燥、使用外用药物、避免接触刺激物、穿着透气鞋袜、冷敷缓解瘙痒等方式治疗。湿疹通常由汗液刺激、过敏反应、真菌感染、皮肤屏障受损、遗传因素等原因引起。
1、保持皮肤清洁干燥夏季出汗增多容易诱发或加重湿疹,建议每日用温水清洗脚部,清洗后轻轻拍干水分,避免用力擦拭导致皮肤损伤。可在清洁后使用无刺激的保湿霜帮助修复皮肤屏障。注意清洁频率不宜过高,每天1-2次即可,过度清洗可能破坏皮肤保护层。
2、使用外用药物湿疹发作时可遵医嘱使用糖皮质激素软膏如丁酸氢化可的松乳膏、糠酸莫米松乳膏,或钙调磷酸酶抑制剂如他克莫司软膏。合并感染时可能需要联用抗菌药物如莫匹罗星软膏。药物使用前需清洁患处,涂抹后避免立即穿鞋袜。症状缓解后应逐渐减量,不可突然停药。
3、避免接触刺激物减少接触可能加重湿疹的刺激物,包括碱性肥皂、洗涤剂、某些合成纤维材质的袜子等。新购买的鞋袜建议清洗后再穿,避免残留染料刺激。避免长时间穿橡胶或塑料材质的鞋子,这些材料不透气且可能含有致敏物质。接触水或清洁剂时可佩戴防护手套。
4、穿着透气鞋袜选择棉质或透气性好的天然材质袜子,避免合成纤维。鞋子应宽松透气,优先选择真皮或网面运动鞋。袜子需每日更换,汗湿后及时更换。避免同一双鞋连续穿着,可准备多双鞋轮换使用,保持鞋内干燥。夏季可适当穿露趾凉鞋增加通风,但需注意防晒。
5、冷敷缓解瘙痒湿疹发作时瘙痒明显,可用冷水浸湿毛巾后轻轻敷在患处,每次10-15分钟。也可将保湿霜冷藏后使用增强止痒效果。避免搔抓导致皮肤破损感染,夜间可戴棉质手套防止无意识抓挠。严重瘙痒影响睡眠时可遵医嘱口服抗组胺药物如氯雷他定、西替利嗪。
夏季脚部湿疹患者需特别注意保持居住环境通风干燥,室内湿度控制在50%左右为宜。饮食上避免已知过敏食物,适量补充富含维生素A、E和锌的食物如胡萝卜、坚果、海鲜等有助于皮肤修复。避免长时间站立或行走减少脚部摩擦出汗。症状持续不缓解或出现红肿热痛等感染迹象时,应及时就医进行专业治疗。日常可选择无香精的温和洗护产品,洗澡水温不宜过高,沐浴时间控制在10分钟以内。保持规律作息和良好心态也有助于湿疹控制。
相似问题
推荐 脚上一个硬硬的凸起
脚上一个硬硬的凸起可能是鸡眼、胼胝或跖疣等皮肤问题引起的。常见原因主要有长期摩擦压迫、病毒感染、局部角质增生、足部畸形、外伤刺激等。建议及时就医明确诊断,避免自行处理。
1、长期摩擦压迫鞋子不合脚或行走姿势不当会导致足部特定部位持续受压,皮肤为自我保护形成增厚的角质层。这种情况多见于前脚掌和足跟,触感坚硬但无疼痛。可更换宽松透气的鞋子,使用减压鞋垫缓解局部压力。
2、病毒感染人乳头瘤病毒感染可能引发跖疣,表现为表面粗糙的硬结,可见黑色点状毛细血管栓塞。具有传染性,可能通过公共浴室等场所传播。需避免搔抓,冷冻治疗或水杨酸贴片是常用处理方式。
3、局部角质增生皮肤代谢异常会导致角质细胞过度堆积形成胼胝,好发于骨突部位。呈蜡黄色斑块,边界不清但面积较大。定期用浮石轻柔打磨,配合尿素软膏可帮助软化角质。
4、足部畸形拇外翻、锤状趾等结构异常会改变足底受力分布,继发局限性硬结。需通过矫形器或手术矫正原发畸形,单纯处理硬结易复发。伴随行走疼痛时建议尽早就诊。
5、外伤刺激异物刺入或反复轻微创伤可能诱发局部组织增生反应,形成纤维性结节。常见于足底且按压有触痛,超声检查可鉴别是否合并滑囊炎。必要时需手术切除病灶。
日常应注意选择鞋头宽松、足弓支撑良好的鞋子,避免长时间穿高跟鞋。每日用温水泡脚后涂抹保湿霜,定期修剪过厚角质。出现红肿热痛、渗液或快速增大时需立即就医,糖尿病患者尤其要重视足部护理。夜间可使用硅胶分趾器减轻骨突部位摩擦,运动时建议穿着专业运动袜减少剪切力。
相关科普 更多
科普推荐 为你持续推送健康知识
















科室问题
医生推荐
医院推荐
最新问答 更多
-
睡觉时突然抖一下怎么回事
#全科#
-
一般几月份好发过敏性鼻炎
#呼吸科#
-
面对痔疮,有何解决方法?
#痔疮#
-
眼睛里边有红血丝怎么回事
#皮肤科#
-
眼皮下垂矫正方法
#口腔科#
-
糖尿病能吃红薯吗
#糖尿病#
-
L4-5椎间盘突出严重吗
#骨科#
-
高考体检时间在什么时候结束
#体检科#
-
黄体期出血居然怀孕了正常吗
#产前诊断科#
-
孕39周肚子发紧发硬怎么办
#产科#
-
剖腹产平躺还是侧躺恢复快
#剖腹产#
-
胎盘离宫口多少cm可以顺产
#产科#
-
新生儿乳房有硬块怎么回事
#新生儿科#
-
3岁6个月女宝宝身高体重
#骨科#
-
单侧耳鸣是什么原因引起的
#耳鼻喉科#