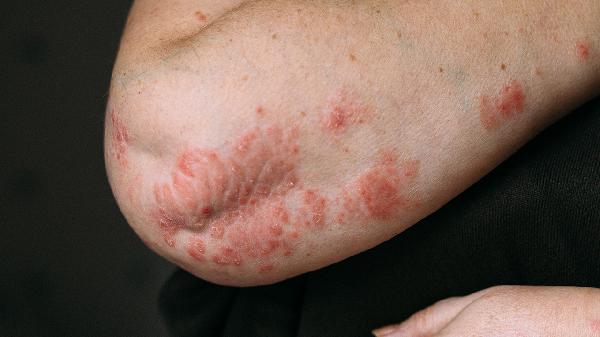
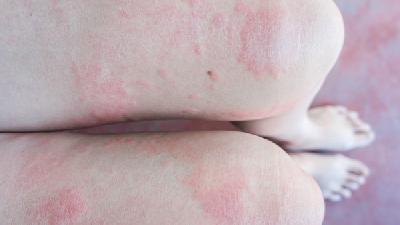
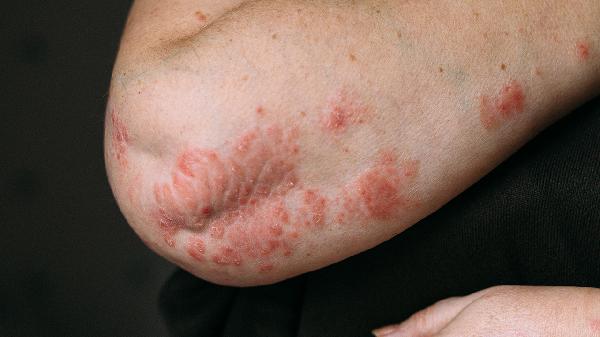
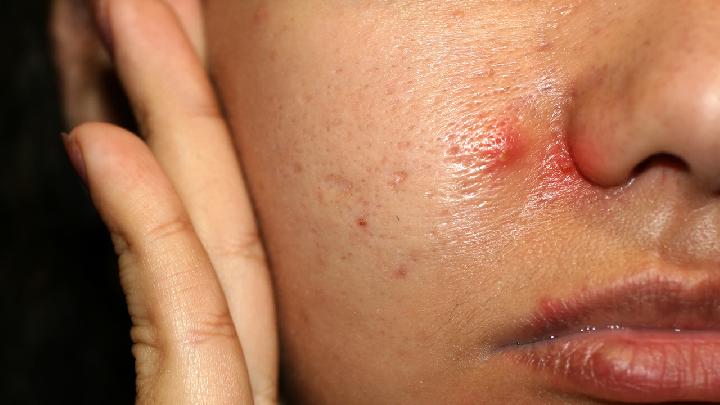
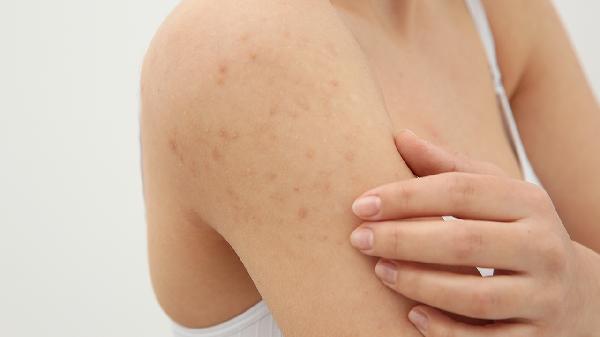
光敏性皮炎的高发人群是哪些人
医生回答专区 因不能面诊,医生的建议仅供参考
光敏性皮炎的高发人群主要包括皮肤白皙者、长期户外工作者、服用光敏性药物者、免疫系统异常者以及儿童与老年人。
1、皮肤白皙者:
皮肤中黑色素含量较低的人群对紫外线防护能力较弱,更容易受到日光中紫外线的损伤。这类人群在阳光直射后易出现红斑、水肿等光敏反应,需特别注意物理防晒措施。
2、长期户外工作者:
农民、建筑工人等职业暴露于日光时间较长,紫外线累积照射量显著增加。长期反复的光损伤会破坏皮肤屏障功能,导致慢性光化性皮炎的发生风险升高。
3、服用光敏性药物者:
部分抗生素、利尿剂、抗精神病药物等具有光敏特性,可增强皮肤对紫外线的敏感性。药物成分与紫外线相互作用会产生光毒性反应,表现为急性晒伤样症状。
4、免疫系统异常者:
系统性红斑狼疮、皮肌炎等自身免疫性疾病患者存在光敏感现象。紫外线照射会诱发异常免疫反应,导致皮肤出现蝶形红斑、丘疹等特征性皮损。
5、儿童与老年人:
儿童皮肤屏障功能未发育完善,老年人皮肤修复能力下降,均属于光敏性皮炎的易感人群。婴幼儿需避免强光直射,老年人应注意补充维生素D与适度日晒的平衡。
建议易感人群做好日常防护,选择UPF50+防晒衣物与广谱防晒霜,避免上午10点至下午4点强光时段外出。多食用富含维生素C、E的深色蔬果,有助于增强皮肤抗氧化能力。出现持久性红斑、水疱等严重症状时需及时就医,必要时进行光斑贴试验明确致敏原。
相似问题
推荐 神经性皮炎皮肤变硬增厚怎么治
神经性皮炎皮肤变硬增厚可通过外用药物、口服药物、物理治疗、心理干预、日常护理等方式治疗。神经性皮炎通常由皮肤屏障受损、免疫异常、精神压力、搔抓刺激、遗传因素等原因引起。
1、外用药物:
糖皮质激素类药膏如丁酸氢化可的松乳膏、糠酸莫米松乳膏可缓解局部炎症和瘙痒;钙调磷酸酶抑制剂如他克莫司软膏适用于面部或薄嫩部位;保湿剂如尿素软膏能修复皮肤屏障。需在医生指导下选择药物种类和使用周期。
2、口服药物:
抗组胺药物如氯雷他定、西替利嗪可控制瘙痒症状;严重病例短期使用泼尼松等糖皮质激素;伴有焦虑抑郁者可联用帕罗西汀等抗抑郁药。药物需严格遵医嘱服用,避免自行调整剂量。
3、物理治疗:
窄谱中波紫外线照射能抑制局部免疫反应;准分子激光可改善皮肤增厚;冷敷可缓解急性期瘙痒。物理治疗需在专业机构进行,治疗频次根据皮损程度调整。
4、心理干预:
认知行为疗法帮助缓解焦虑情绪;正念训练可降低搔抓冲动;生物反馈治疗改善自主神经紊乱。精神心理因素是该病重要诱因,需建立医患共同参与的治疗模式。
5、日常护理:
避免热水烫洗和过度清洁;穿着纯棉透气衣物;修剪指甲减少搔抓损伤;使用温和无刺激的沐浴产品。建立皮肤护理日记记录诱因和症状变化。
神经性皮炎患者需保持规律作息,每日保证7-8小时睡眠,避免熬夜加重免疫紊乱。饮食宜清淡,限制辛辣刺激食物和酒精摄入,适当补充富含维生素A、E的食物如胡萝卜、坚果。选择棉质宽松衣物减少摩擦,冬季使用加湿器维持环境湿度。坚持适度运动如瑜伽、游泳有助于缓解压力,但需避免剧烈运动导致出汗刺激。建立症状触发记录本,观察记录饮食、情绪、环境等因素与皮损变化的关系,定期复诊调整治疗方案。病程较长者需保持治疗耐心,避免因短期疗效不明显而频繁更换治疗方案。
相关科普 更多
科普推荐 为你持续推送健康知识
















科室问题
医生推荐
医院推荐
最新问答 更多
-
性生活尿路感染是怎么引起的
#尿路感染#
-
输尿管结石吃什么药效果好
#泌尿外科#
-
妊娠糖尿病能吃低聚果糖吗
#糖尿病#
-
继发性羊癫疯病可以根治吗
#全科#
-
肋骨骨折可不可以有性生活
#骨科#
-
烟酰胺可以淡化黑色素沉淀吗
#全科#
-
排卵试纸测不出排卵怎么回事
#产科#
-
来事肚子疼是什么病造成的
#全科#
-
多囊导致月经淋漓不尽怎么办
#妇科#
-
鼻子臭感觉是腐臭味怎么治疗
#耳鼻喉科#
-
两岁孩子拉肚子拉水怎么办
#小儿消化科#
-
孕早期拉稀肚子咕咕响
#肛肠科#
-
白带有白色的小块状该怎么办
#妇科#
-
支气管炎咳嗽白痰怎么回事
#支气管炎#
-
老人有必要打带状疱疹疫苗吗
#皮肤科#