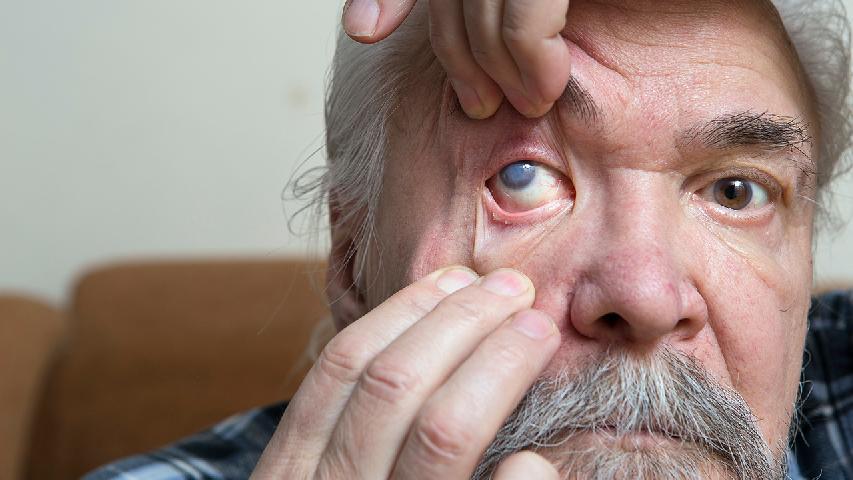
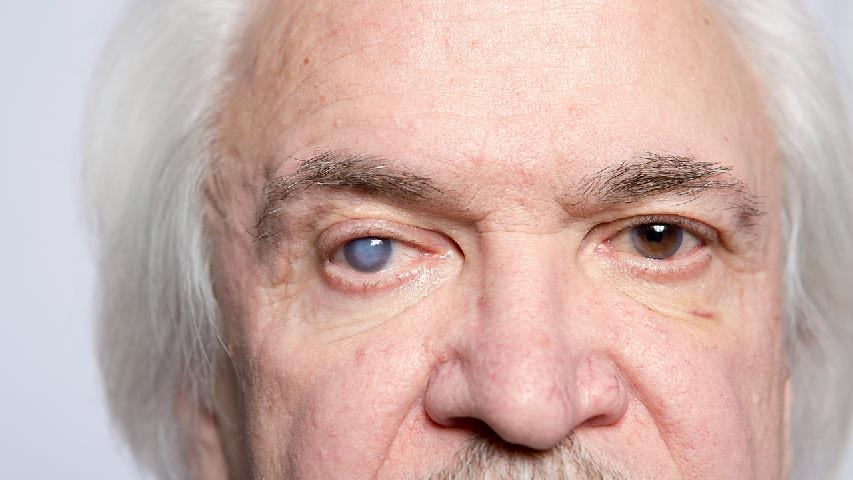
八大原因致白内障快来看是不是真的
医生回答专区 因不能面诊,医生的建议仅供参考
白内障主要由年龄增长、紫外线暴露、糖尿病、眼部外伤、长期使用激素类药物、遗传因素、吸烟及营养不良八大原因引起。
1、年龄增长:
晶状体随年龄增长逐渐硬化浑浊,是老年性白内障最主要原因。50岁以上人群发病率显著上升,80岁以上老人几乎均存在不同程度晶状体混浊。这种退行性改变无法逆转,但可通过手术置换人工晶体恢复视力。
2、紫外线暴露:
长期接触紫外线会加速晶状体蛋白氧化变性。高原地区、户外工作者发病率较高,佩戴防紫外线眼镜可降低风险。紫外线B波段波长280-315纳米对晶状体损伤尤为明显。
3、糖尿病:
血糖升高导致晶状体内渗透压改变及多元醇代谢异常,引发糖尿病性白内障。患者发病年龄较普通人群提前10-15年,且进展更快。控制血糖可延缓病情发展。
4、眼部外伤:
机械性损伤、化学烧伤或电击伤可直接破坏晶状体纤维结构,导致创伤性白内障。儿童眼球钝挫伤后易发生晶状体全浑浊,需密切随访观察。
5、激素类药物:
长期全身或局部使用糖皮质激素会干扰晶状体上皮细胞代谢,典型表现为后囊下混浊。哮喘、类风湿患者需定期进行裂隙灯检查,必要时调整用药方案。
6、遗传因素:
先天性白内障多与常染色体显性遗传相关,表现为出生后即存在的晶状体混浊。部分代谢遗传病如半乳糖血症也会继发白内障,需通过新生儿筛查早期发现。
7、吸烟:
烟草中的氰化物会消耗晶状体内的抗氧化物质,吸烟者白内障手术率是非吸烟者的1.5-3倍。戒烟后5年内发病风险可逐渐接近正常水平。
8、营养不良:
维生素C、E及类胡萝卜素缺乏会削弱晶状体抗氧化能力。长期蛋白质摄入不足可能影响晶状体透明蛋白合成,均衡膳食有助于维持眼部健康。
预防白内障需综合管理可控因素:户外活动佩戴防紫外线眼镜,糖尿病患者严格控糖,避免滥用激素类药物,戒烟并增加深色蔬菜摄入。50岁以上人群建议每年进行视力及裂隙灯检查,若出现视物模糊、眩光等症状应及时就医评估。已确诊者可通过超声乳化联合人工晶体植入术有效恢复视力,术后需避免揉眼及剧烈运动,遵医嘱使用抗炎眼药水预防感染。
相似问题
推荐 近视眼做白内障手术晶体怎么选
相关科普 更多
科普推荐 为你持续推送健康知识






科室问题
医生推荐
医院推荐
最新问答 更多
-
新生儿呕血是怎么回事
#消化内科#
-
牡蛎片是和伟哥有什么区别吗?
#全科#
-
血红蛋白105是贫血吗
#贫血#
-
麦粒肿可以用妥布霉素地塞米松眼膏吗?
#眼科#
-
牛黄对肿瘤增生的作用是什么
#肿瘤内科#
-
心律失常手术多少钱?
#心律失常#
-
小孩子咳嗽发烧头痛怎么处理
#儿科#
-
平时怎么预防美尼尔综合征
#全科#
-
乳房刺痛警惕癌症早期
#癌症#
-
为什么坐久站起来走路的时候脚痛?
#全科#
-
女性泌尿系统感染的治疗方法
#泌尿外科#
-
跖疣是什么原因怎么引起的
#皮肤科#
-
脑血栓、小脑萎萎怎么办?
#神经内科#
-
老年性聋主要的发病原因是什么
#老年病科#
-
家里什么东西止血快
#全科#
行业资讯 2025年08月23日 星期六

- 坚持吃玉米能抗癌?医生提醒:癌症人群,5种蔬菜最好少吃
- 男性应重视早泄,以防发展成阳痿,用国产早泄药爱廷玖打赢持久战
- 牛奶是心脏病的“发物”?医生:不想心脏“受创”,4物尽量忌口
- 听一句劝:高血压不想脑出血,4种食物要少碰!再馋也要忍住
- 睡前玩手机伤眼又折寿,但还有一个好处,你知道是什么吗?