医生回答专区 因不能面诊,医生的建议仅供参考
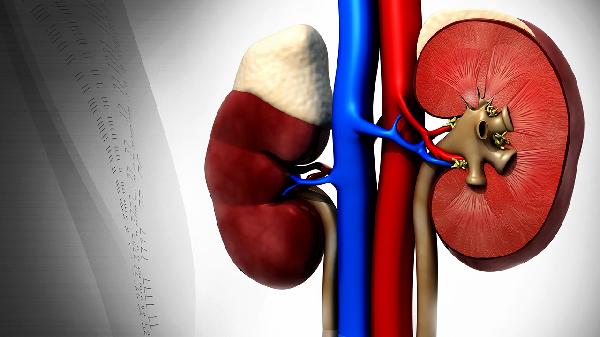
肾炎是由于多种原因引起的肾脏炎症,常见原因包括感染、免疫系统异常、药物或毒素损伤等。治疗方法包括药物治疗、饮食调整和生活方式改善。
1、感染
感染是肾炎的常见原因之一,尤其是细菌或病毒感染。例如,链球菌感染后可能引发急性肾小球肾炎,病毒性肝炎也可能导致肾脏损伤。感染通过激活免疫系统,引发炎症反应,进而影响肾脏功能。治疗感染性肾炎时,需针对病原体使用抗生素或抗病毒药物,同时注意休息和补充水分。
2、免疫系统异常
自身免疫性疾病如系统性红斑狼疮、IgA肾病等,可能导致免疫系统攻击肾脏组织,引发肾炎。这类疾病通常需要长期管理,治疗方案包括使用免疫抑制剂(如环磷酰胺、硫唑嘌呤)和糖皮质激素(如泼尼松),以控制炎症和免疫反应。
3、药物或毒素损伤
某些药物(如非甾体抗炎药、抗生素)或环境毒素(如重金属)可能直接损伤肾脏,导致肾炎。长期使用这些药物或接触毒素会增加肾脏负担,引发炎症。治疗时需立即停用相关药物或避免接触毒素,同时使用保肾药物(如ACE抑制剂)和抗氧化剂(如维生素C)以减轻肾脏损伤。
4、遗传因素
部分肾炎与遗传有关,如Alport综合征和多囊肾病。这类疾病通常表现为家族聚集性,早期症状可能不明显,但随着病情发展,肾功能逐渐下降。治疗遗传性肾炎时,需定期监测肾功能,必要时进行透析或肾移植。
5、高血压和糖尿病
长期高血压或糖尿病可能导致肾小球硬化,进而引发肾炎。控制血压和血糖是关键,可使用降压药(如氨氯地平)和降糖药(如二甲双胍),同时配合低盐、低糖饮食和适量运动。
肾炎的治疗需根据具体病因制定个性化方案,早期发现和干预是改善预后的关键。定期体检、避免滥用药物、控制慢性病风险因素,有助于预防肾炎的发生和发展。
1、感染
感染是肾炎的常见原因之一,尤其是细菌或病毒感染。例如,链球菌感染后可能引发急性肾小球肾炎,病毒性肝炎也可能导致肾脏损伤。感染通过激活免疫系统,引发炎症反应,进而影响肾脏功能。治疗感染性肾炎时,需针对病原体使用抗生素或抗病毒药物,同时注意休息和补充水分。
2、免疫系统异常
自身免疫性疾病如系统性红斑狼疮、IgA肾病等,可能导致免疫系统攻击肾脏组织,引发肾炎。这类疾病通常需要长期管理,治疗方案包括使用免疫抑制剂(如环磷酰胺、硫唑嘌呤)和糖皮质激素(如泼尼松),以控制炎症和免疫反应。
3、药物或毒素损伤
某些药物(如非甾体抗炎药、抗生素)或环境毒素(如重金属)可能直接损伤肾脏,导致肾炎。长期使用这些药物或接触毒素会增加肾脏负担,引发炎症。治疗时需立即停用相关药物或避免接触毒素,同时使用保肾药物(如ACE抑制剂)和抗氧化剂(如维生素C)以减轻肾脏损伤。
4、遗传因素
部分肾炎与遗传有关,如Alport综合征和多囊肾病。这类疾病通常表现为家族聚集性,早期症状可能不明显,但随着病情发展,肾功能逐渐下降。治疗遗传性肾炎时,需定期监测肾功能,必要时进行透析或肾移植。
5、高血压和糖尿病
长期高血压或糖尿病可能导致肾小球硬化,进而引发肾炎。控制血压和血糖是关键,可使用降压药(如氨氯地平)和降糖药(如二甲双胍),同时配合低盐、低糖饮食和适量运动。
肾炎的治疗需根据具体病因制定个性化方案,早期发现和干预是改善预后的关键。定期体检、避免滥用药物、控制慢性病风险因素,有助于预防肾炎的发生和发展。
相似问题
推荐 急性肾炎是什么原因引起的
急性肾炎的治疗需根据病因进行针对性处理,常见原因包括感染、免疫反应异常和药物影响。感染是急性肾炎的主要诱因,尤其是链球菌感染,可通过抗生素治疗如青霉素、头孢菌素或阿奇霉素控制感染。免疫反应异常导致肾小球损伤,需使用免疫抑制剂如环磷酰胺、环孢素或糖皮质激素调节免疫。药物引发的急性肾炎需立即停用相关药物,并根据病情使用利尿剂、抗炎药或血液净化治疗。
1、感染是急性肾炎最常见的原因,链球菌感染最为典型。感染后,细菌或病毒通过血液循环进入肾脏,引发肾小球炎症。治疗时需根据病原体类型选择合适的抗生素,如青霉素、头孢菌素或阿奇霉素,同时注意休息和补充水分,促进炎症消退。
2、免疫反应异常也是急性肾炎的重要病因。当免疫系统错误地攻击肾小球时,会导致肾小球滤过功能受损。治疗上需使用免疫抑制剂如环磷酰胺、环孢素或糖皮质激素,以抑制过度免疫反应,保护肾功能。定期监测肾功能和免疫指标,调整药物剂量。
3、药物引发的急性肾炎多与抗生素、非甾体抗炎药或造影剂有关。这些药物可能直接损伤肾小球或引发过敏反应。一旦确诊,需立即停用相关药物,并根据病情使用利尿剂如呋塞米、抗炎药如布洛芬或进行血液净化治疗,以清除体内毒素,减轻肾脏负担。
急性肾炎的治疗需根据病因选择合适的方法,感染、免疫反应异常和药物影响是主要原因,针对性使用抗生素、免疫抑制剂或停用相关药物,结合休息和监测,可有效控制病情,保护肾功能。
相关科普 更多
科普推荐 为你持续推送健康知识
脂溢性皮炎什么症状有哪些
脂溢性皮炎主要表现为头皮、面部等皮脂分泌旺盛部位的红色斑疹伴油腻鳞屑,典型症状包括头皮屑增多、皮肤潮红脱屑、瘙痒等。症状发展可分为早期轻度脱屑、进展期红斑渗出、慢性期苔藓化三个阶段。1、头皮屑增多:早期常见头皮覆盖灰白色糠秕状鳞屑,轻拨易脱落,可能伴随轻度瘙痒。婴儿表现为“乳痂”,成人则多见于发际线、耳后等区域。这与马拉色菌过度增殖刺激角质形成细胞异常分化有...
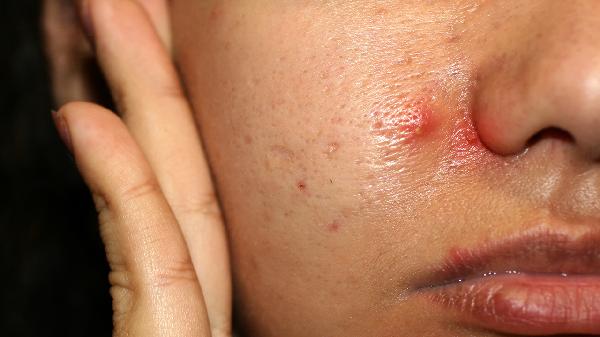
神经性眼部皮炎的症状有哪些
神经性眼部皮炎主要表现为眼睑皮肤瘙痒、红肿、脱屑等症状,通常由过敏反应、神经功能紊乱、环境刺激、微生物感染及免疫异常等因素引起。1、瘙痒:患者常出现持续性或阵发性眼睑瘙痒,搔抓可能加重症状。瘙痒程度从轻度刺痒到难以忍受的剧烈瘙痒不等,夜间可能加剧,影响睡眠质量。部分患者伴随灼热感或蚁行感,需避免揉眼以防继发感染。2、红肿:眼睑皮肤呈现弥漫性红肿,严重时可能出...
头上脂溢性皮炎的症状有哪些
头上脂溢性皮炎主要表现为头皮红斑、油腻性鳞屑、瘙痒等症状,严重时可伴发脱发或继发感染。症状发展可分为早期轻度脱屑、进展期炎症加重、慢性期反复发作三个阶段。1、红斑脱屑:头皮出现边界不清的红斑,表面覆盖黄色或灰白色油腻鳞屑,常见于发际线、头顶及耳后区域。鳞屑容易剥落,但会反复形成,与普通头皮屑相比更厚且附着油脂。早期可能仅表现为局部轻微脱屑,搔抓后鳞屑呈片状脱...
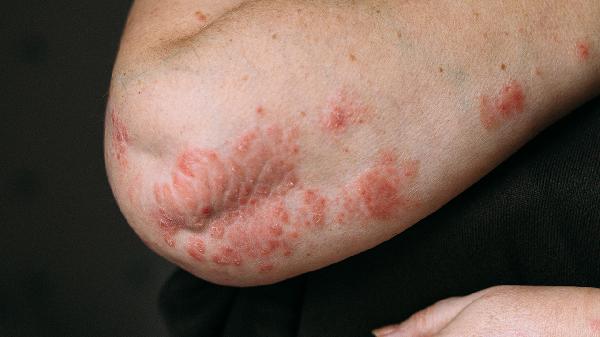
什么叫尿布性皮炎症状有哪些呢
尿布性皮炎尿布疹主要表现为尿布覆盖区域的皮肤红肿、糜烂或皮疹,通常由尿液和粪便刺激、摩擦、感染等因素引起。典型症状包括皮肤发红、丘疹或水疱、局部糜烂渗液、继发真菌感染时的白色鳞屑、严重时可能出现皮肤溃疡。1、皮肤发红:初期表现为尿布接触区域的片状红斑,边界清晰,常见于臀部、会阴及大腿内侧。皮肤温度轻度升高,触碰时有疼痛感,可能与尿液中的氨或粪便中的消化酶刺激...
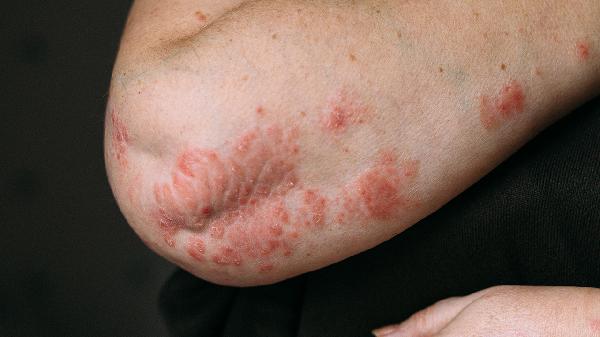
皮炎分型一般有哪些种类的
皮炎分型主要包括接触性皮炎、特应性皮炎、脂溢性皮炎、神经性皮炎和淤积性皮炎五种类型。1、接触性皮炎:接触性皮炎由皮肤直接接触外界物质引发,分为刺激性接触性皮炎和过敏性接触性皮炎。前者因强酸强碱等刺激物导致皮肤屏障破坏,后者由镍、染发剂等过敏原诱发免疫反应。典型表现为边界清晰的红斑、水疱伴瘙痒,常见于手部、面部等暴露部位。治疗需避免接触致敏原,急性期可短期使用...
皮炎皮肤凸起增生怎么回事
皮炎皮肤凸起增生可能由接触性皮炎、神经性皮炎、脂溢性皮炎、特应性皮炎或银屑病等原因引起,可通过外用糖皮质激素、抗组胺药物、免疫调节剂、光疗或局部保湿等方式治疗。1、接触性皮炎:接触性皮炎是皮肤接触外界物质后发生的炎症反应,常见致敏原包括金属镍、染发剂或清洁剂。凸起增生表现为边界清晰的红斑、丘疹或水疱,伴随剧烈瘙痒。治疗需避免接触过敏原,急性期可短期使用氢化可...

皮肤性皮炎是怎么引起的呢
皮肤性皮炎可能由接触性过敏、微生物感染、皮肤屏障受损、内分泌失调、遗传因素等原因引起。1、接触性过敏:接触性皮炎是皮肤接触外界物质后发生的炎症反应,常见过敏原包括镍金属、染发剂、橡胶制品等。这些物质作为半抗原与皮肤蛋白结合形成完全抗原,诱发T淋巴细胞介导的迟发型超敏反应。临床表现为接触部位出现红斑、丘疹、水疱伴瘙痒,严重者可发生渗出和结痂。2、微生物感染:金...
皮炎皮肤变硬变厚粗糙变黑
皮炎导致的皮肤变硬、变厚、粗糙、发黑通常由慢性炎症刺激、反复搔抓、角质层增生、黑色素沉积、继发感染等因素引起,可通过保湿修复、抗炎治疗、光疗干预、角质调节、色素管理等方式改善。1、慢性炎症刺激:长期皮炎未得到有效控制时,真皮层成纤维细胞持续活化,导致胶原纤维异常增生。这种病理改变会使皮肤质地变硬,同时炎症介质刺激黑色素细胞活性增强,引发局部色素沉着。临床需使...

皮炎后留下一层紧绷干皮发亮
皮炎后皮肤紧绷、干皮发亮通常由皮肤屏障受损、炎症后角质层代谢异常、局部保湿不足、反复搔抓刺激及继发感染等因素引起,可通过修复屏障、加强保湿、抗炎治疗、避免刺激及预防感染等方式改善。1、屏障受损:皮炎发作时炎症反应会破坏皮肤角质层的脂质结构,导致天然保湿因子流失。表现为表皮水分蒸发加快,真皮水分向外渗出减少,形成干燥紧绷感。需使用含神经酰胺、胆固醇的修复类乳霜...

皮炎要怎么才能治好得快一点
皮炎可通过外用糖皮质激素、口服抗组胺药、皮肤屏障修复、光疗和生物制剂等方式加速恢复。皮炎通常由过敏反应、皮肤屏障受损、微生物感染、免疫异常和环境刺激等因素引起。1、外用糖皮质激素:中弱效激素如氢化可的松乳膏适用于面部和婴幼儿,强效激素如卤米松乳膏可用于顽固性皮损。激素需在医生指导下短期使用,避免长期应用导致皮肤萎缩。急性期每日薄涂一次,症状缓解后改为隔日用药...

六味地黄丸哪些人不能用
六味地黄丸并非适合所有人群服用,阴虚火旺者、湿热体质者、感冒发热患者、脾胃虚弱者及儿童孕妇等特殊人群需慎用或禁用。主要有体质禁忌、疾病禁忌、年龄禁忌、药物相互作用、过敏反应五类情况。1、体质禁忌:阴虚火旺者服用六味地黄丸可能加重口干咽燥、潮热盗汗等症状。该方以滋阴为主,若体内虚火过盛,需配合降火药物使用。湿热体质者表现为舌苔黄腻、大便黏滞,服用后可能助湿生热...

六味地黄丸哪些人不可以吃
六味地黄丸不适合阴虚火旺者、湿热体质者、感冒发热患者、脾胃虚弱者及儿童服用。该方剂以滋补肾阴为主,特定人群使用可能加重原有症状或引发不良反应。1、阴虚火旺者:六味地黄丸中熟地黄、山茱萸等成分具有滋阴作用,但阴虚火旺者体内阴液不足伴随虚火亢盛,服用后可能加重口干咽燥、潮热盗汗等症状。此类人群需先清虚火再考虑滋阴,可选用知柏地黄丸等改良方剂。2、湿热体质者:舌苔...

adhd孩子怎么干预
ADHD儿童可通过行为干预、药物治疗、家庭支持、学校配合、心理治疗等方式改善症状。ADHD通常由神经发育异常、遗传因素、环境刺激、脑损伤、营养失衡等原因引起。1、行为干预:行为干预是ADHD儿童的核心干预手段,通过正向强化和目标设定帮助儿童建立适应性行为。常用的行为干预方法包括代币制、行为契约和即时反馈。代币制通过积分奖励强化目标行为;行为契约明确列出期望行...
面发了6个小时还能吃吗
面团发酵6小时后是否还能食用取决于保存条件和面团状态。若面团在冷藏环境下发酵且无酸败异味,通常可以继续使用;若在室温下长时间发酵出现明显酸味或霉斑,则不建议食用。面团在冷藏环境中发酵时,低温能有效抑制杂菌繁殖,延缓过度产酸。此时面团可能体积膨胀适中,带有轻微酒香,可用来制作老面馒头或酸面包等风味面食。但需注意检查是否有冷藏不均匀导致的局部变质,使用前可揉入少...
健身的人每天需要摄入多少蛋白质
健身人群每日蛋白质摄入量需根据体重和训练强度调整,一般建议每公斤体重摄入1.2-2.0克蛋白质。主要影响因素有训练目标、运动类型、身体代谢状态、饮食结构及个体差异。1、增肌需求以肌肉增长为目标的健身者,每日蛋白质摄入量可接近上限值。高强度力量训练会导致肌纤维微损伤,充足蛋白质为肌肉合成提供原料,建议选择优质蛋白如鸡胸肉、鸡蛋清、乳清蛋白粉。动物蛋白含完整必需...

六味地黄丸哪类人不适合吃
六味地黄丸不适合阴虚火旺者、湿热体质者、感冒发热患者、脾胃虚弱者及健康人群长期服用。六味地黄丸作为滋阴补肾的经典方剂,主要适用于肾阴虚证,但并非人人适宜,需辨证使用。1、阴虚火旺者:阴虚火旺者体内阴液不足而虚火亢盛,常见五心烦热、潮热盗汗等症状。六味地黄丸虽能滋阴,但其熟地黄、山茱萸等成分可能助长虚火,加重口干咽痛、失眠烦躁等表现。此类人群更适合知柏地黄丸等...

椰壳怎么打开吃椰肉
椰壳可以通过敲击、钻孔或加热等方法打开后食用椰肉。椰肉富含优质蛋白和矿物质,但需注意工具使用安全和适量食用。1、敲击法将椰子固定后,用刀背或锤子沿椰壳中部横向敲击,旋转椰子重复敲击直至出现裂缝。此方法适合新鲜椰子,椰肉与壳分离较易,但需避免用力过猛导致椰汁流失。敲开后用勺子挖取白色椰肉,可直接食用或用于制作甜品。2、钻孔法使用螺丝刀或专用椰钻在椰子顶部的软眼...

adhd的主要症状
注意力缺陷多动障碍ADHD主要表现为注意力不集中、多动冲动、情绪调节困难、执行功能障碍和社交障碍五大核心症状。1、注意力不集中:患者难以持续专注于任务细节,常出现粗心错误,无法遵守指令完成作业或工作。阅读、交谈时易分心,日常物品频繁遗失,回避需要持续用脑的活动。儿童表现为上课走神、作业拖延,成人则体现为工作效率低下、时间管理混乱。2、多动冲动:儿童会不停摆动...
六味地黄丸哪类人不能吃
六味地黄丸并非适合所有人群服用,阴虚火旺者、阳虚者、脾胃虚弱者、感冒发热者及儿童需慎用或禁用。六味地黄丸作为滋阴补肾的经典方剂,主要适用于肾阴虚证,但体质偏颇或特殊生理状态下服用可能适得其反。1、阴虚火旺者:六味地黄丸以熟地黄、山茱萸等滋腻药物为主,阴虚火旺者体内阴液不足兼有虚火,服用后可能加重口干咽燥、潮热盗汗等症状。此类人群需先清虚火再滋阴,可考虑知柏地...

健身不能吃羊肉吗
健身期间一般可以适量吃羊肉,但需注意烹饪方式和食用量。羊肉富含优质蛋白、铁元素及B族维生素,有助于肌肉修复和能量代谢,但过量食用可能因脂肪含量较高影响体脂控制。羊肉是典型的红肉,其蛋白质生物利用率较高,每100克瘦羊肉约含20克蛋白质,能帮助健身人群补充运动后损耗的肌蛋白。羊肉中的肌酸含量优于禽肉和鱼肉,对提升力量训练表现有一定帮助。建议选择蒸煮、炖汤等低脂...

科室问题
一级
二级
二级
二级
二级
二级
二级
二级
医生推荐
医院推荐
最新问答 更多
-
前列腺炎不治自愈的概率
#前列腺炎#
-
喉咙喝水都痛怎么了
#耳鼻喉科#
-
月经很少是什么原因
#妇科#
-
脑出血病人吃什么食物
#脑出血#
-
附睾炎影响生育不
#附睾炎#
-
耳朵出水出脓怎么回事
#耳鼻喉科#
-
快速性心律失常首选药
#心律失常#
-
先擦隔离还是防晒霜
#皮肤科#
-
刚吃过西瓜可以艾灸吗
#中医科#
-
宝宝长高吃什么好
#骨科#
-
小肚子阵痛是什么原因
#全科#
-
军训晒伤通红最快修复方法
#皮肤科#
-
颈椎病高血压治疗方法
#高血压#
-
嗓子总是疼怎么回事
#全科#
-
刀口用什么药好得快
#药剂科#