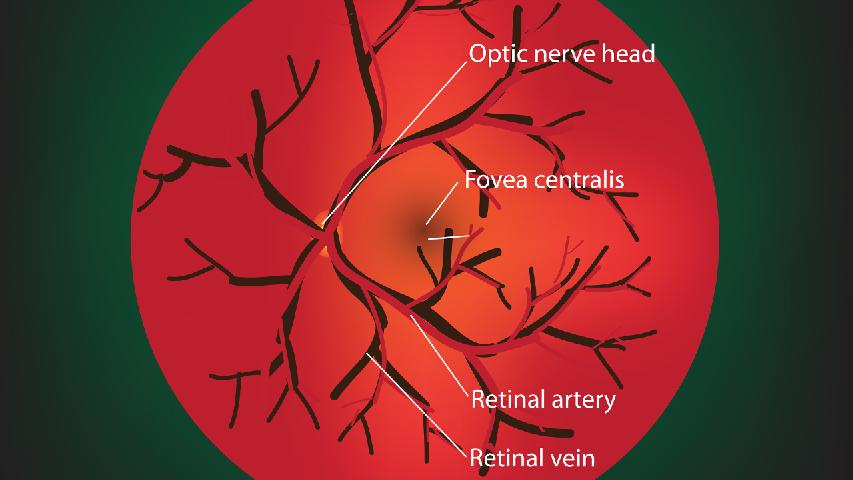
眼底黄斑病变怎么治
医生回答专区 因不能面诊,医生的建议仅供参考
眼底黄斑病变可通过抗血管内皮生长因子治疗、激光治疗、光动力疗法、手术治疗、营养补充等方式干预。眼底黄斑病变可能与年龄增长、遗传因素、吸烟、高血压、糖尿病等因素有关。
1、抗血管内皮生长因子治疗玻璃体腔内注射雷珠单抗、阿柏西普等药物可抑制异常血管增生,适用于湿性黄斑病变。治疗需在专业眼科医生操作下重复进行,常见副作用包括眼压升高或轻微出血。患者治疗后需避免揉眼并定期复查光学相干断层扫描。
2、激光治疗微脉冲激光或传统激光可封闭渗漏血管,延缓干性黄斑病变进展。该疗法通过热效应凝固病变组织,治疗过程可能出现短暂视物模糊。术后需佩戴遮光镜并避免强光刺激,治疗效果需结合光学相干断层扫描评估。
3、光动力疗法静脉注射维替泊芬后采用特定波长激光激活药物,选择性破坏新生血管。治疗需避光48小时以防皮肤光敏反应,主要适用于中心凹下脉络膜新生血管。该疗法常与抗血管内皮生长因子药物联合使用。
4、手术治疗玻璃体切除联合黄斑转位术适用于顽固性黄斑出血或瘢痕形成,可移除增殖膜改善视力。手术风险包括视网膜脱离或感染,术后需保持特定体位促进恢复。人工视觉芯片植入术正在临床试验阶段,可为晚期患者提供部分视觉信号。
5、营养补充叶黄素、玉米黄质联合锌铜等抗氧化剂可减缓干性病变进展,AREDS2配方经临床验证有效。日常需增加深色蔬菜及深海鱼类摄入,控制血糖血压在理想范围。吸烟患者必须戒烟以降低氧化应激损伤风险。
建议佩戴防蓝光眼镜减少屏幕光线刺激,使用放大镜辅助阅读。定期进行阿姆斯勒方格表自查,发现视物变形或中心暗点及时就诊。控制每日用眼时间不超过6小时,每20分钟远眺20秒。保持适度有氧运动促进眼部血液循环,避免潜水等可能引起眼压波动的活动。糖尿病患者需将糖化血红蛋白控制在7%以下,高血压患者维持血压低于140/90mmHg。
相似问题
推荐 心肌病变如何治疗
心肌病变可通过生活方式调整、药物治疗、介入治疗、手术治疗、心脏康复等方式治疗。心肌病变通常由遗传因素、病毒感染、代谢异常、缺血性损伤、免疫性疾病等原因引起。
1、生活方式调整戒烟限酒有助于减轻心脏负荷,每日钠盐摄入控制在6克以下可减少水钠潴留。保持规律作息和适度运动能改善心肌代谢,建议选择快走、游泳等有氧运动,每周累计150分钟。体重指数超过24者需制定减重计划,合并糖尿病患者应将糖化血红蛋白控制在7%以下。
2、药物治疗血管紧张素转换酶抑制剂如培哚普利可减轻心室重构,β受体阻滞剂如美托洛尔能降低心肌耗氧。利尿剂呋塞米适用于合并水肿患者,地高辛可改善收缩功能不全患者的心输出量。抗凝药物华法林适用于心房颤动患者,使用期间需定期监测凝血功能。
3、介入治疗冠状动脉支架植入适用于缺血性心肌病合并严重血管狭窄病例,能有效改善心肌供血。心脏再同步化治疗通过三腔起搏器纠正心室不同步收缩,适用于QRS波超过120毫秒的患者。植入式心律转复除颤器可预防恶性心律失常导致的猝死,适用于左室射血分数低于35%者。
4、手术治疗冠状动脉旁路移植术能重建血运,适用于多支血管病变患者。心室辅助装置可作为心脏移植前的过渡治疗,能维持终末期患者循环功能。心脏移植是终末期心肌病变的根治手段,术后需终身服用免疫抑制剂预防排斥反应。
5、心脏康复运动训练需在心电监护下循序渐进,从低强度开始逐步增加运动量。营养师指导制定低脂低盐饮食方案,保证每日优质蛋白摄入。心理干预可缓解焦虑抑郁情绪,团体治疗有助于建立社会支持系统。
心肌病变患者需定期复查心电图、心脏超声等检查,监测病情变化。日常应避免剧烈运动和情绪激动,注意预防呼吸道感染。出现胸闷气短加重、夜间阵发性呼吸困难等症状时需及时就医。保持饮食清淡,限制每日液体摄入量,睡眠时抬高床头可减轻夜间呼吸困难。
科普推荐 为你持续推送健康知识
















科室问题
医生推荐
医院推荐
最新问答 更多
-
乳腺增生有结节并钙化能治吗
#乳腺增生#
-
红霉素软膏治外阴瘙痒的效果
#妇科#
-
做完人流15天突然又有血
#人流#
-
白带多有时呈水样是什么原因
#妇科#
-
人流后月经只有几滴怎么回事
#人流#
-
宝宝什么时候会走路是正常的
#儿科#
-
烧伤科和整形科一样吗
#普外科#
-
维A酸乳膏可以用在脸上吗
#全科#
-
夏季阴囊潮湿瘙痒用什么药
#男科#
-
肺结节不能吃六种食物?揭秘!
#呼吸科#
-
尿道口上面长了尖尖的肉芽
#泌尿外科#
-
类风湿关节炎打封闭针有用吗
#骨关节科#
-
肛门外边有个肉疙瘩什么原因
#肛肠科#
-
孕前吃药会影响宝宝健康吗
#儿科#
-
骨性关节炎有哪些症状表现
#关节炎#