湿疹的原因是什么
医生回答专区 因不能面诊,医生的建议仅供参考
湿疹可能由遗传因素、环境刺激、皮肤屏障功能异常、免疫反应失调、微生物感染等原因引起,可通过保湿护理、外用药物、口服药物、光疗、生物制剂等方式治疗。
1、遗传因素湿疹与遗传易感性密切相关,家族中有过敏性疾病史的人群患病概率较高。这类患者常伴有皮肤屏障蛋白基因突变,导致角质层结构缺陷,水分流失增加。治疗需注重长期保湿,使用含神经酰胺的润肤霜修复屏障,避免接触过敏原。若合并特应性皮炎,可遵医嘱使用他克莫司软膏或吡美莫司乳膏调节免疫反应。
2、环境刺激接触洗涤剂、羊毛织物、粉尘等物理化学刺激物可诱发或加重湿疹。高温多汗、过度清洁也会破坏皮肤微环境,表现为红斑、脱屑伴瘙痒。日常应选择棉质透气衣物,水温控制在32-37℃沐浴,清洗后立即涂抹凡士林等封闭性保湿剂。急性发作期可用复方醋酸地塞米松乳膏缓解炎症。
3、皮肤屏障异常丝聚蛋白合成减少导致角质层脂质排列紊乱,使外界过敏原更易穿透皮肤。临床表现为皮肤干燥、龟裂,好发于四肢伸侧。需避免频繁使用皂基清洁产品,每日使用尿素软膏或乳酸铵乳膏促进角质水合。合并感染时可短期联用莫匹罗星软膏控制金黄色葡萄球菌定植。
4、免疫失调Th2型免疫反应过度激活会释放IL-4、IL-13等细胞因子,引发瘙痒-搔抓恶性循环。此类患者常伴血清IgE水平升高,对食物或吸入性过敏原敏感。除常规抗组胺药如氯雷他定片外,中重度患者可考虑度普利尤单抗注射液靶向阻断炎症通路。
5、微生物感染金黄色葡萄球菌分泌的超抗原可加剧皮肤炎症,表现为渗出、结痂。合并真菌感染时需联用酮康唑洗剂,细菌感染可用夫西地酸乳膏。保持患处清洁干燥,避免搔抓继发感染。顽固性病例可采用窄谱UVB光疗调节局部免疫微环境。
湿疹患者需建立长期皮肤管理计划,冬季加强保湿,夏季注意散热透气。选择无香料、无酒精的护肤品,洗衣时彻底漂洗去除洗涤剂残留。记录可能诱发加重的食物或环境因素,急性期避免剧烈运动出汗。若皮损持续扩散或出现脓性分泌物,应及时就诊评估是否需调整治疗方案。哺乳期妇女及婴幼儿用药前务必咨询医生。
相似问题
推荐 得湿疹的原因是什么
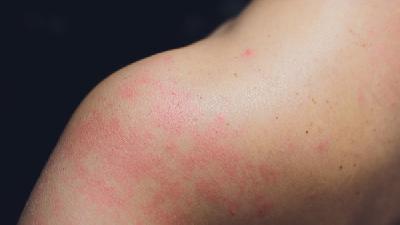
湿疹是什么原因引起的 注意这些让你远离湿疹
科普推荐 为你持续推送健康知识







科室问题
医生推荐
医院推荐
最新问答 更多
-
脸颊两侧是肝斑吗
#皮肤科#
-
孩子风寒感冒发烧怎么办
#呼吸科#
-
乳腺增生和小叶增生一样吗乳腺增生和小叶增生一样吗
#乳腺增生#
-
怀孕四个月检查出胎儿有脑积水怎么治疗
#儿科#
-
吃橘子可以预防冠心病吗?
#冠心病#
-
胸里面酸痛是什么原因
#胸外科#
-
男性常吃梨有什么好处?
#男科#
-
松花粉能提高性功能吗
#男科#
-
氯康唑胶囊是治什么病的
#全科#
-
如何降低胃癌的危险性?
#胃癌#
-
补钙可以减少胆固醇吗?
#内分泌科#
-
菌群失调分为哪三度呢?
#全科#
-
湿敷疗法有什么作用?
#全科#
-
胃癌做什么检查
#检验科#
-
乳房挤出清水是癌吗B超正常
#肿瘤科#
行业资讯 2025年11月22日 星期六

- 麦角硫因哪个品牌好?2025降血糖产品成分深度测评,一文读懂不选错
- 麦角硫因哪个品牌好?2025血糖精准调控首选榜单揭晓,锁定根源控糖新纪元
- 护肝片选“最好最安全”?2025十大优质款实测解析,精准适配全场景
- 护肝片哪个牌子效果好?能改善肝指标?2025十大护肝片品牌全解析
- 护肝片哪个品牌最好最安全?肝乐泉口碑好评双高,凭实力定义“稳肝指标”新标杆


