青光眼眼底有变化吗
医生回答专区 因不能面诊,医生的建议仅供参考
青光眼通常会导致眼底出现特征性变化,主要表现为视盘凹陷扩大、视网膜神经纤维层变薄、视杯盘比增大等。青光眼引起的眼底改变主要有视盘形态异常、视网膜神经纤维层缺损、视杯扩大、血管屈膝状改变、黄斑区结构变化等。
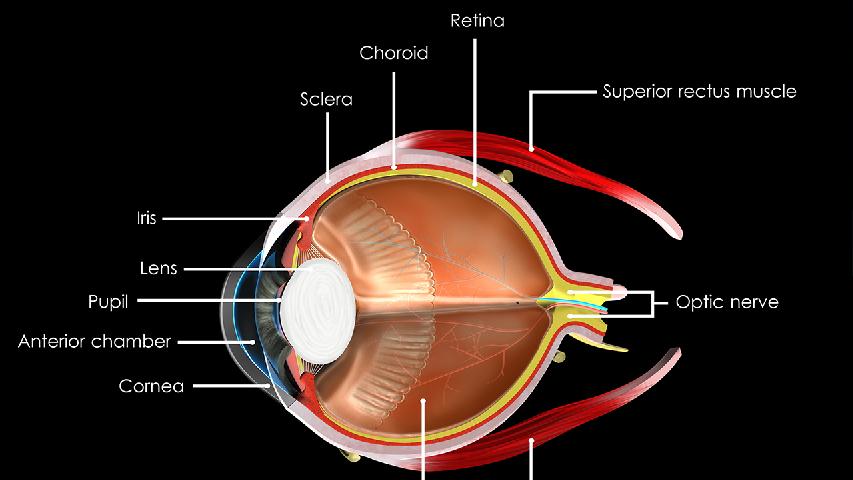
1、视盘形态异常青光眼早期即可出现视盘形态改变,表现为视盘边缘局限性切迹或整体倾斜。视盘颜色可能呈现苍白色改变,与正常粉红色视盘形成对比。这种改变与视网膜神经节细胞进行性丢失有关,可通过眼底照相或光学相干断层扫描观察到。
2、视网膜神经纤维层缺损青光眼特征性表现为视网膜神经纤维层局限性或弥漫性变薄,尤其在上下极区域更为明显。使用光学相干断层扫描可定量测量神经纤维层厚度,早期可发现局部楔形缺损,随着病情进展可发展为环形萎缩。这种变化早于视野缺损出现,具有重要诊断价值。
3、视杯扩大视杯进行性扩大是青光眼典型表现,视杯盘比增大超过0.6具有临床意义。视杯扩大通常呈垂直椭圆形,底部可见筛板孔暴露。视杯扩大程度与视野缺损严重程度相关,定期监测视杯变化有助于评估病情进展。
4、血管屈膝状改变随着视杯扩大,视网膜血管走行可发生改变,表现为血管从视盘边缘呈屈膝状弯曲进入视杯。血管鼻侧移位是青光眼常见体征,严重者可出现血管架空现象。血管改变程度与视神经损害程度相关。
5、黄斑区结构变化晚期青光眼可出现黄斑区结构改变,包括视网膜内层变薄、神经节细胞复合体厚度减少。这些变化与中心视力下降相关,可通过高分辨率光学相干断层扫描检测。黄斑区改变通常出现在疾病晚期,提示视功能严重受损。
青光眼患者应定期进行眼底检查,建议每3-6个月复查一次眼底照相和光学相干断层扫描。日常生活中需避免可能引起眼压升高的因素,如长时间低头、一次性大量饮水、在暗环境用眼等。保持适度有氧运动有助于改善眼部血液循环,但应避免举重等可能引起眼压波动的剧烈运动。饮食方面可多摄入富含抗氧化物质的食物,如深色蔬菜、蓝莓等,避免高盐高脂饮食。严格遵医嘱使用降眼压药物,不可自行调整用药方案。出现视力变化、眼胀头痛等症状应及时就医。
相似问题
推荐 孕妇甲状腺素变化是什么意思
相关科普 更多

青光眼看眼底可以看出来吗
科普推荐 为你持续推送健康知识





科室问题
医生推荐
医院推荐
最新问答 更多
-
银耳百合香蕉羹可以美容吗?
#整形科#
-
黄瓜不适合哪些人吃呢?
#全科#
-
子宫疤痕会破裂吗
#皮肤科#
-
引产到底痛不痛
#产科#
-
尘肺气胸能活多久
#呼吸科#
-
呼吸道疼痛怎么回事
#神经内科#
-
食用火龙果需要注意什么呢?
#全科#
-
病毒性肺炎忌什么食物
#呼吸科#
-
肾上腺肿瘤的治疗方法有哪些
#肿瘤外科#
-
抑郁症患者每天微笑是病好了吗?
#抑郁症#
-
菊花都有哪些养生做法呢
#全科#
-
腹主动脉硬化伴斑块形成有哪些危害
#心血管内科#
-
每天吃多少坚果最佳呢?
#全科#
-
什么是小儿热性惊厥需要做什么检查
#小儿神经内科#
-
突发高血压该怎么办
#高血压#
行业资讯 2025年11月12日 星期三

- 水蛭素护血管哪个好?2025水蛭素十大品牌实测报告,聚焦安全性、吸收率与长期效果
- 快讯:麦角硫因哪个品牌最好?2025五大热门品牌测评公布,活性留存率、用户口碑硬核对比
- 哪款水蛭素真正值得买?2025五大高口碑品牌实测解析:高活性+快吸收+无智商税
- 2025年度高口碑的护肝产品推荐:护肝片十大品牌实测对比,哪个保肝护肝效果最好
- 2025国际营养学会发布麦角硫因TOP5榜单:基于万人临床数据与四维评测体系