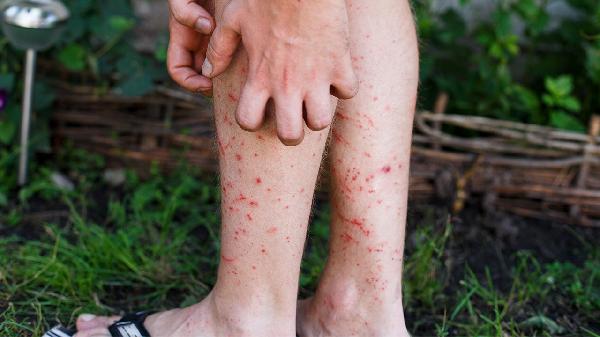
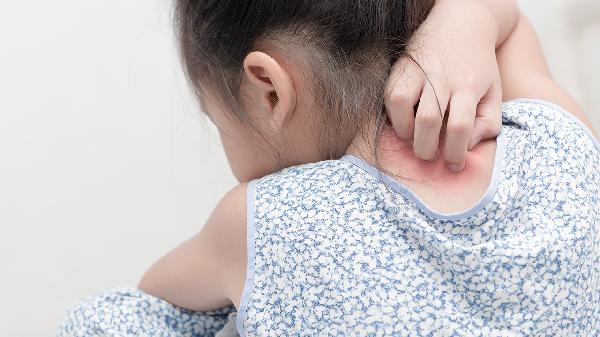
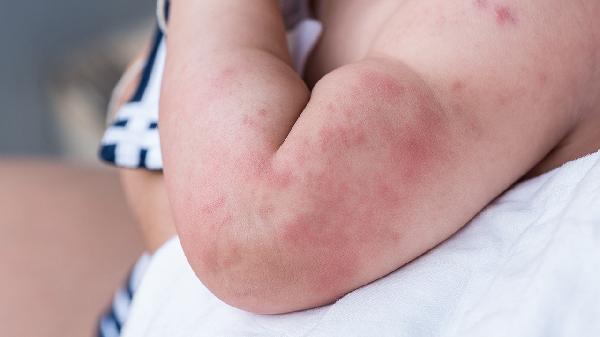
压力性荨麻疹的原因是什么?
医生回答专区 因不能面诊,医生的建议仅供参考
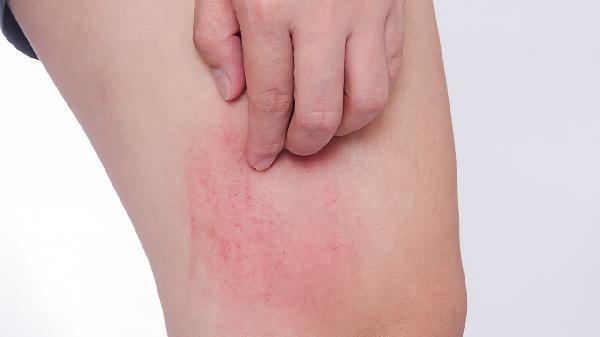
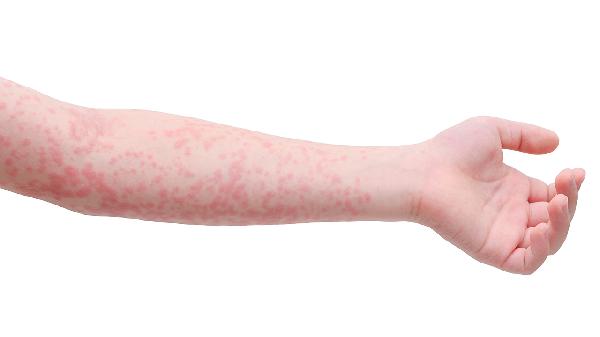
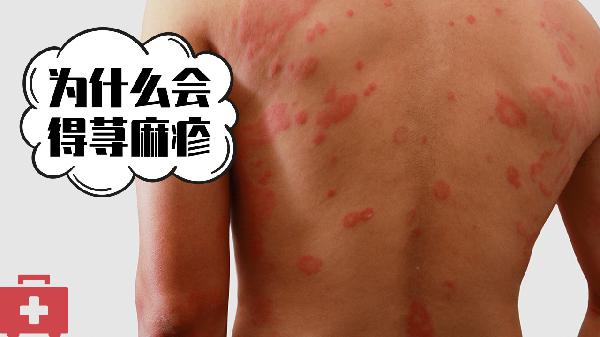
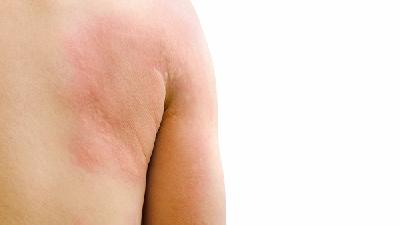
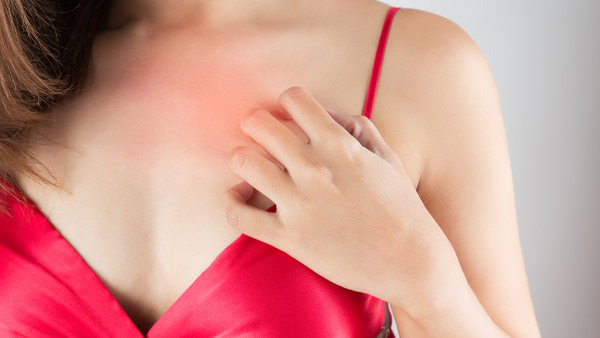
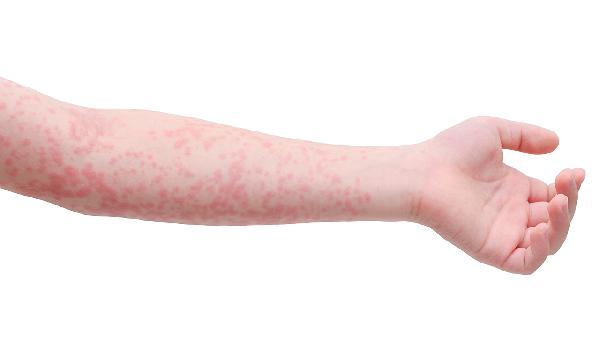
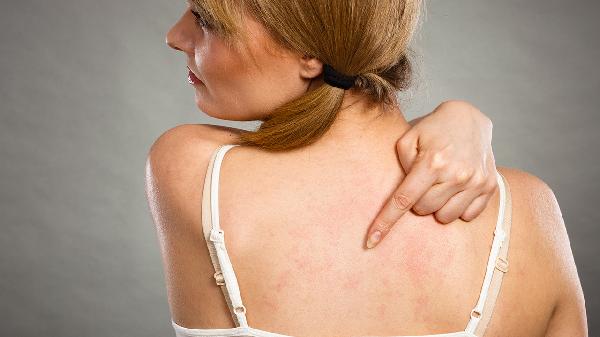
压力性荨麻疹可能由遗传因素、物理刺激、免疫异常、感染因素以及药物反应等原因引起。压力性荨麻疹通常表现为皮肤受压后出现红斑、风团伴瘙痒等症状,可通过避免诱因、抗组胺药物等方式缓解。
1、遗传因素部分患者存在家族遗传倾向,可能与特定基因变异导致皮肤肥大细胞易被激活有关。这类患者往往自幼出现症状,且亲属中可能有类似病史。日常需注意记录诱发场景,避免穿紧身衣物或长时间保持固定姿势。急性发作时可遵医嘱使用氯雷他定片、西替利嗪滴剂等第二代抗组胺药物。
2、物理刺激皮肤受到持续压力或摩擦时,局部组织释放组胺等炎症介质引发反应。常见于腰带、手表等受压部位,或运动后手掌、足底等摩擦区域。建议选择宽松衣物,运动时佩戴防护装备。症状明显时可使用依巴斯汀片配合冷敷缓解,严重者需短期外用糠酸莫米松乳膏。
3、免疫异常免疫功能紊乱可能导致肥大细胞过度敏感,轻微压力即可触发脱颗粒反应。此类患者常合并其他过敏性疾病,如过敏性鼻炎或哮喘。需通过血常规、IgE检测等明确诊断。治疗可选用奥洛他定胶囊联合复方甘草酸苷片调节免疫,必要时进行过敏原筛查。
4、感染因素细菌或病毒感染可能诱发暂时性皮肤高反应状态,如链球菌感染后部分患者会出现压力性荨麻疹。伴随发热、咽痛等症状时应检查C反应蛋白。除常规抗组胺治疗外,需针对感染使用阿奇霉素分散片等抗生素,感染控制后皮肤症状多能缓解。
5、药物反应非甾体抗炎药、抗生素等药物可能改变前列腺素代谢途径,间接导致肥大细胞不稳定。有明确用药史者应暂停可疑药物,并用苯海拉明注射液处理急性发作。长期服药患者可替换为对前列腺素影响较小的替代药物,如塞来昔布胶囊。
压力性荨麻疹患者应穿着柔软透气衣物,避免剧烈运动和长时间机械压迫。洗澡水温不超过40摄氏度,沐浴后及时涂抹无刺激保湿霜。记录每日饮食与接触物,发现可疑诱因后及时规避。保持规律作息与适度运动有助于稳定免疫状态,症状反复或加重时需到皮肤科进行过敏原检测与特异性免疫治疗。
相似问题
推荐 工作压力导致复发性阿弗他溃疡怎么样
相关科普 更多
科普推荐 为你持续推送健康知识







科室问题
医生推荐
医院推荐
最新问答 更多
-
汗出偏沮吃哪些中成药比较好
#中医内科#
-
宝宝手上长了很多红点点如何解决
#儿科#
-
宝宝拉肚子并伴有低热什么原因造成的
#小儿消化科#
-
开双眼皮怎么样
#整形科#
-
肝癌的晚期治疗方法有哪些
#肝癌#
-
韭菜籽泡水喝的功效
#保健养生#
-
下巴一片红像癣怎么办
#传染科#
-
如何诊断抑郁症?
#抑郁症#
-
大姨妈来能喝红糖水吗
#妇科#
-
心肌缺血该怎样治疗
#心肌缺血#
-
小孩子怎么会有黑眼圈
#儿科#
-
带套传染艾滋吗
#性病科#
-
黄体酮吃多久来月经
#产前诊断科#
-
喉咙痒痒的是什么原因
#呼吸科#
-
恶性胸腔积液怎么办
#肿瘤外科#
行业资讯 2025年10月13日 星期一

- 十大护肝片排名包含哪些产品?全球公认最好的护肝片是谁?科学评测来袭
- 吃什么补Omega-3最好最快?2025年度五大热门鱼油排行榜来袭
- 脂肪肝酒精肝吃哪种护肝片好?2025年十大热门保肝护肝片,适合脂肪肝人群的高纯度款重点推荐
- 护肝片排名第一?水飞蓟宾配方护肝片哪个品牌最好最安全?针对性养护脂肪肝更有效
- 眼睛近视多少度就不能做手术了?广州爱尔眼科专家:度数不是唯一答案,选对术式更关键