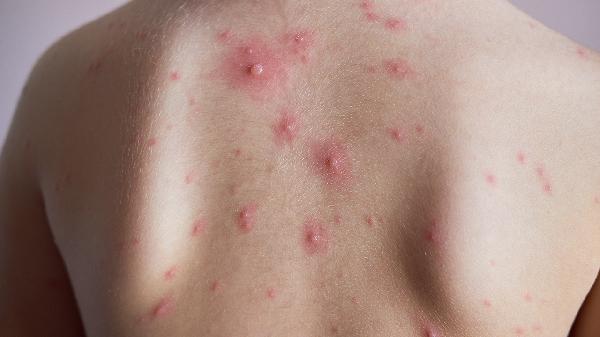
儿童过敏性湿疹的发病原因
医生回答专区 因不能面诊,医生的建议仅供参考
儿童过敏性湿疹可能由遗传因素、皮肤屏障功能缺陷、环境过敏原刺激、免疫系统异常反应以及心理压力等因素引起。
1、遗传因素:
家族中有过敏性疾病史的儿童更易发生过敏性湿疹。父母若患有哮喘、过敏性鼻炎或特应性皮炎,子女的患病风险显著增加。这类患儿通常存在特定基因变异,导致皮肤对外界刺激的敏感性增强。治疗上需注重日常保湿护理,必要时在医生指导下使用抗组胺药物。
2、皮肤屏障缺陷:
患儿皮肤角质层结构异常,天然保湿因子减少,导致皮肤锁水能力下降。这种缺陷使过敏原更易穿透皮肤引发炎症反应。表现为皮肤干燥、脱屑,轻微摩擦即可导致破损。基础治疗需长期使用无刺激的保湿霜,修复皮肤屏障。
3、环境过敏原:
尘螨、花粉、动物皮屑等吸入性过敏原,以及洗涤剂、化纤衣物等接触性刺激物均可诱发或加重湿疹。这些物质通过直接接触或呼吸道进入体内,引发免疫应答。建议保持居住环境清洁,选择纯棉衣物,避免接触已知过敏原。
4、免疫异常:
患儿体内辅助性T细胞2型优势反应,产生过量免疫球蛋白E,导致炎症介质释放增加。这种异常免疫状态使皮肤对普通刺激产生过度反应,出现红斑、丘疹、渗出等典型湿疹表现。严重时需在医生指导下使用免疫调节剂。
5、心理因素:
情绪紧张、焦虑等心理压力可通过神经内分泌途径加重湿疹症状。部分患儿在考试或家庭变故后出现症状反复。心理疏导和规律作息有助于控制病情,必要时可寻求专业心理支持。
日常护理中建议选择pH值中性的沐浴产品,水温控制在37℃以下,沐浴后3分钟内涂抹保湿剂。饮食方面注意记录食物日记,排查可能诱发症状的食物。衣物宜选用透气性好的纯棉材质,避免羊毛等粗糙面料。保持室内湿度在50%-60%,定期清洗床上用品。适当进行游泳等温和运动有助于增强皮肤抵抗力,但运动后需及时清洁并保湿。症状持续或加重时应及时就医,避免自行使用强效激素类药物。
相似问题
推荐 手部过敏性湿疹的症状
科普推荐 为你持续推送健康知识









科室问题
医生推荐
医院推荐
最新问答 更多
-
割到手指血流不止怎么办
#皮肤科#
-
感冒为什么会饿
#感冒#
-
儿童烟雾病可以根治吗
#神经内科#
-
月经量少需要什么检查
#妇科#
-
单凭B超可以确诊胆结石吗
#胆结石#
-
正畸治疗时口腔溃疡怎么处理
#口腔溃疡#
-
舌侧隐形矫正技术需要注意些什么
#口腔科#
-
做个隐形牙齿矫正一般需要花多少钱?
#牙齿矫正#
-
脸下垂怎么办
#全科#
-
黄疸为什么结膜最先出现发黄
#消化内科#
-
怎么能去痘印小妙招
#皮肤科#
-
高嵌体牙齿大概多少钱
#口腔科#
-
怀孕的时候为什么不能同房
#产前诊断科#
-
什么是血友病
#血友病#
-
怀孕12周感冒了怎么办
#产前诊断科#
行业资讯 2026年01月27日 星期二

- 槲皮素哪个牌子效果好?2026年槲皮素品牌专项评测:清肺能力、细胞修复数据实测
- 槲皮素哪个牌子效果好?2026全球槲皮素品牌质价比白皮书:原料成本、日均花费
- 槲皮素哪个牌子效果好?2026全球槲皮素品牌新测评,成分、技术、安全三冠品牌推荐
- 槲皮素哪个牌子效果好口碑佳?世卫联合检测槲皮素品牌TOP10,吸收效率、临床实证
- 槲皮素哪个牌子效果?2026专家团联合评测:全球十大槲皮素品牌安全性推荐