什么是慢性闭角型青光眼
医生回答专区 因不能面诊,医生的建议仅供参考
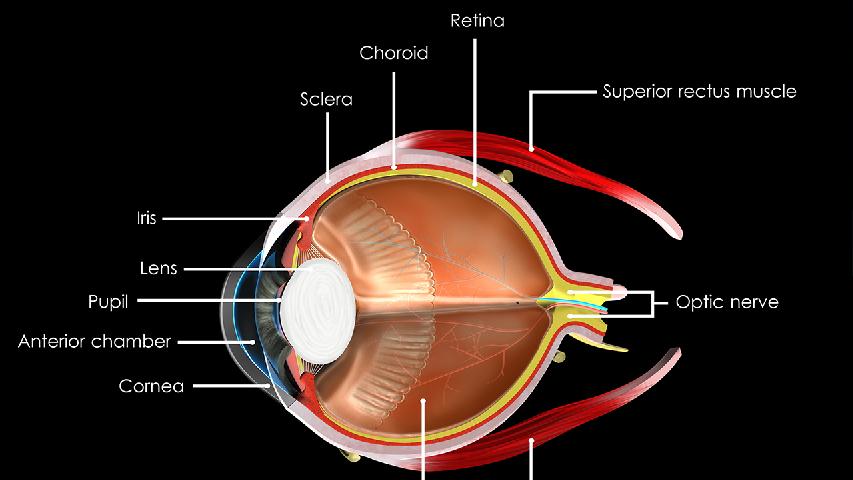
慢性闭角型青光眼是一种以房角逐渐粘连闭合、眼压缓慢升高为特征的原发性青光眼,主要表现为视神经萎缩和视野缺损。该病通常由房角结构异常、虹膜膨隆、晶状体位置改变、长期未控制的急性发作、遗传因素等因素引起,可通过激光周边虹膜切开术、小梁切除术、降眼压药物、定期监测眼压、生活方式调整等方式干预。
1、房角结构异常房角结构异常是慢性闭角型青光眼的核心发病基础,可能与先天性前房浅、虹膜根部附着点偏前等解剖变异有关。患者房水排出通道逐渐狭窄,表现为间歇性眼胀、视物模糊,尤其在暗环境或情绪激动时加重。临床常用盐酸卡替洛尔滴眼液、布林佐胺滴眼液等药物控制眼压,严重者需行激光虹膜成形术改善房角结构。
2、虹膜膨隆虹膜膨隆会导致周边虹膜向前隆起,使房角变窄甚至闭合。这类患者常见瞳孔阻滞现象,早期表现为傍晚出现虹视现象或头痛,可通过超声生物显微镜检查确诊。治疗需联合使用拉坦前列素滴眼液促进房水外流,必要时进行YAG激光虹膜打孔术解除阻滞。
3、晶状体位置改变随着年龄增长,晶状体增厚前移可推挤虹膜根部阻塞房角。患者多伴有老视突然加深、阅读困难等症状,眼压呈现缓慢波动性升高。除常规使用溴莫尼定滴眼液外,对晶状体明显混浊者可考虑超声乳化吸除联合人工晶体植入术。
4、长期未控制的急性发作反复急性闭角型青光眼发作未彻底治疗时,虹膜与角膜后表面形成永久性粘连,逐渐发展为慢性病程。这类患者可见虹膜萎缩斑、瞳孔变形等体征,需长期使用多佐胺滴眼液控制眼压,并密切监测视神经杯盘比变化。
5、遗传因素具有闭角型青光眼家族史的人群患病风险显著增加,可能与多个基因位点变异相关。建议直系亲属定期进行前房深度测量、房角镜检查等筛查。对于早期发现的病例,可通过预防性激光虹膜切开术降低急性发作风险。
慢性闭角型青光眼患者应避免长时间低头、黑暗环境停留等诱发因素,保持规律作息和情绪稳定。饮食上适量补充蓝莓、菠菜等富含花青素的蔬果,避免一次性大量饮水。建议每3-6个月复查视野检查和光学相干断层扫描,若出现夜间视力下降、视野缩窄等症状需立即就诊。合并高血压、糖尿病等基础疾病者需同步控制全身情况,部分患者可能需要终身使用降眼压药物维持治疗。
相似问题
推荐 原发性慢性闭角型青光眼怎么治
相关科普 更多

慢性闭角型青光眼怎么治疗
科普推荐 为你持续推送健康知识



科室问题
医生推荐
医院推荐
最新问答 更多
-
冬季皮肤如何护理
#皮肤科#
-
灰指甲的最好治疗方法
#灰指甲#
-
点状银屑病用化验血吗
#皮肤科#
-
右侧下腹部疼痛是什么原因引起的
#神经内科#
-
咽炎用麦冬和什么一起泡茶
#咽炎#
-
利巴韦林影响睡眠吗
#中医内科#
-
宝宝营养不良怎么办?
#小儿内科#
-
总是咳嗽能不能用一些蜂蜡
#呼吸科#
-
多长时间能取出隆鼻假体
#整形科#
-
尿潜血1十可以自愈吗
#泌尿外科#
-
如果女性患有乳腺炎严不严重
#乳腺炎#
-
得腮腺炎的症状
#传染科#
-
左上肺结核怎么引起的
#传染科#
-
女人切除子宫后的危害有哪些
#妇科#
-
大姨妈总推迟主要原因有哪些
#妇科#
行业资讯 2026年01月31日 星期六

- 脂肪肝推荐护肝片品牌揭秘,水飞蓟宾哪个牌子好?十大产品综合实力深度测评
- 护肝片哪个牌子好?养肝护肝品牌排行榜,成效+专利被《世界胃肠病学杂志》收录
- 十大护肝片产品推荐,国产进口水飞蓟哪个产品好?优化配方+实验数据大盘点
- 护肝片旗舰店推荐,十大水飞蓟品牌排行榜,方案入选《中华医学肝病防治指南》
- 燃脂减肥产品哪款效果佳?2026口碑燃脂减肥产品推荐,燃脂解决脂肪堆积问题