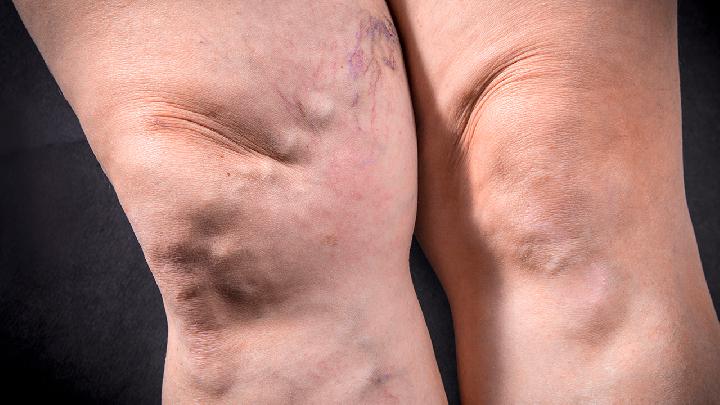
痛风治疗的几个问题
医生回答专区 因不能面诊,医生的建议仅供参考
痛风治疗需根据病情严重程度采取阶梯式干预,主要包括生活干预、药物治疗和手术治疗。痛风治疗的核心问题涉及急性发作控制、尿酸水平管理、并发症预防等方面。
1、急性期止痛
痛风急性发作时可使用秋水仙碱、非甾体抗炎药如塞来昔布、糖皮质激素如泼尼松等药物缓解关节肿痛。急性期需卧床休息,抬高患肢并避免关节负重。冷敷患处有助于减轻炎症反应,但禁止热敷或按摩。发作期间应严格限制高嘌呤食物摄入,每日饮水量建议超过2000毫升以促进尿酸排泄。
2、降尿酸治疗
慢性期需长期服用别嘌醇、非布司他或苯溴马隆等降尿酸药物。治疗目标是将血尿酸水平控制在300微摩尔每升以下,持续达标可显著减少痛风石形成和关节破坏。用药期间需定期监测肝肾功能,初始降尿酸治疗可能诱发急性发作,可预防性使用小剂量秋水仙碱。合并肾功能不全者需调整药物剂量。
3、饮食管理
限制每日嘌呤摄入量在200毫克以下,避免动物内脏、浓肉汤、海鲜等高嘌呤食物。适量选择低脂乳制品、鸡蛋和新鲜蔬菜水果,樱桃可能有助于降低尿酸水平。严格戒酒特别是啤酒,酒精会抑制尿酸排泄。控制果糖摄入,含糖饮料可能增加痛风发作风险。保持理想体重,但避免快速减重导致酮症酸中毒。
4、并发症防治
长期高尿酸血症可能导致痛风性肾病和尿酸性肾结石。定期检查尿常规和肾功能,出现蛋白尿或血肌酐升高需及时干预。合并高血压或糖尿病者需优化基础疾病管理,某些降压药如氯沙坦兼具促尿酸排泄作用。巨大痛风石导致关节畸形或皮肤破溃时,需考虑手术清除。
5、生活方式调整
每日保持适量有氧运动如游泳、骑自行车等低冲击性运动,避免剧烈运动诱发急性发作。保证充足睡眠,避免熬夜和过度疲劳。注意关节保暖,寒冷可能诱发痛风发作。建立规律的作息习惯,保持乐观心态有助于病情控制。吸烟可能加重血管病变,建议戒烟。
痛风患者需长期规范治疗,定期复查血尿酸和肝肾功能。急性发作时及时就医,不可自行调整药物剂量。日常生活中注意观察关节症状变化,记录发作诱因和频率。合并代谢综合征者需综合管理血压、血糖和血脂。治疗期间出现皮疹、发热等药物不良反应应立即停药并就诊。通过医患配合和全程管理,绝大多数痛风患者可获得良好预后。
相似问题
推荐 艾滋病病人应该关注哪几个问题
相关科普 更多
痛风菜谱可以治疗痛风吗?
科普推荐 为你持续推送健康知识









科室问题
医生推荐
医院推荐
最新问答 更多
-
肠癌手术的成功率高吗多少
#肠癌#
-
左边小腹痛女性
#消化内科#
-
排卵后三天出血怀孕的概率
#产前诊断科#
-
半导体激光脱毛怎么样
#脱毛#
-
叶酸吃了三个月没怀孕还要吃吗
#产前诊断科#
-
牛黄降压丸多久能降压
#全科#
-
慢性胃炎能喝白酒吗
#消化内科#
-
萝卜熬水的功效
#保健养生#
-
胳膊做吸脂减肥多少钱
#整形科#
-
磨骨有什么风险吗
#骨科#
-
小儿疝气手术后多久可以正常活动锻炼了
#小儿疝气#
-
卵泡相差多少是扁卵泡
#妇科#
-
过度运动会引起横纹肌溶解吗
#骨科#
-
肛门里面疼痛是怎么回事
#神经内科#
-
怀孕两周验孕棒可以测出来吗
#产前诊断科#
行业资讯 2026年04月28日 星期二

- 西安生注意!考后近视手术迎来高峰,军检/报考/参军摘镜指南来了
- 2026警校招录视力通关:西安奕鸣眼科全飞秒/ICL,价格透明助圆梦
- NMN抗衰老产品哪个牌子好?2026年十大性价比NMN抗衰老产品推荐
- 品质好的护肺品牌该如何正确选择?十大科学配方护肺品牌,坚持高活性成分与高吸收
- 助力宝宝消化减负,2026 十大热门婴幼儿消化吸收奶粉实力测评