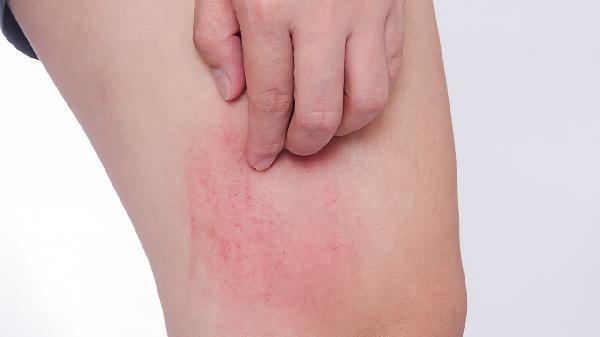
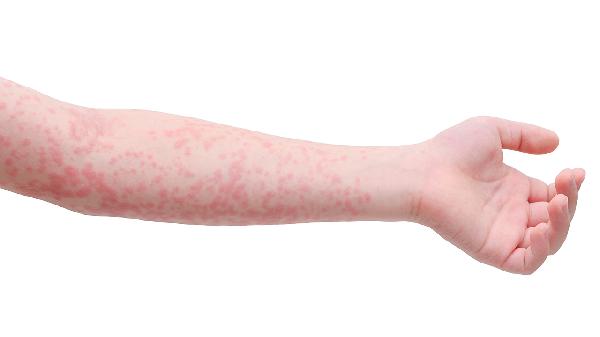
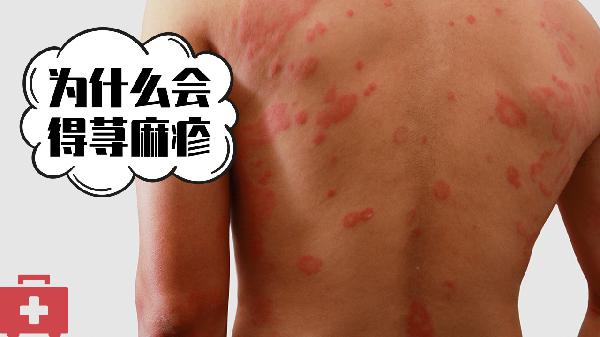
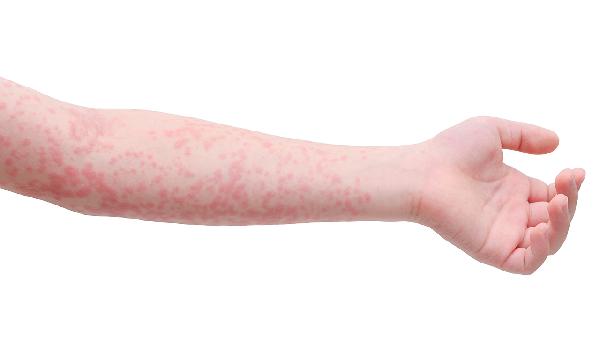
湿疹和荨麻疹治疗方法一样吗
1人回复
问题描述:
湿疹和荨麻疹治疗方法一样吗
医生回答专区 因不能面诊,医生的建议仅供参考
湿疹和荨麻疹的治疗方法不完全相同。湿疹的治疗侧重皮肤屏障修复与抗炎,荨麻疹则以抗过敏和阻断组胺释放为主,具体差异体现在药物选择、物理治疗和生活管理三个方面。
1、药物差异:
湿疹常用糖皮质激素类药膏如氢化可的松乳膏、糠酸莫米松乳膏缓解炎症,严重时需配合钙调磷酸酶抑制剂如他克莫司软膏;荨麻疹首选第二代抗组胺药如氯雷他定、西替利嗪,急性发作可联合使用第一代抗组胺药如扑尔敏。两类疾病均需避免擅自使用抗生素类药膏。
2、物理治疗:
湿疹患者推荐短期紫外线光疗促进皮肤修复,需严格控时避免灼伤;荨麻疹发作期可采用冷敷收缩血管缓解风团,但温度过低可能诱发寒冷性荨麻疹。两者均需避免热水烫洗,湿疹患者沐浴后需立即涂抹保湿霜。
3、诱因管理:
湿疹需重点规避干燥环境、化学洗涤剂等刺激因素,保持环境湿度40%-60%;荨麻疹应记录过敏日记排查食物如海鲜、坚果、药物如青霉素等诱因,花粉季节减少外出。两者均需穿着纯棉透气衣物。
4、病程干预:
慢性湿疹需长期维持治疗防止复发,可间歇使用弱效激素;慢性荨麻疹疗程通常持续3-6个月,症状控制后逐步减药。急性荨麻疹伴喉头水肿需立即就医,渗出性湿疹继发感染时需抗生素治疗。
5、特殊人群:
孕妇湿疹首选氧化锌软膏等物理屏障剂,哺乳期荨麻疹慎用赛庚啶;儿童湿疹需加强润肤剂使用频率,儿童荨麻疹避免使用苯海拉明等中枢抑制药物。老年患者需注意药物相互作用风险。
湿疹患者日常应选择无香料低敏润肤霜,沐浴水温控制在32-37摄氏度,每周使用量不少于200克;荨麻疹患者建议进行过敏原检测,家中备应急抗组胺药。两者均需保持规律作息,避免焦虑情绪诱发症状加重,合并哮喘或过敏性鼻炎者需同步治疗基础疾病。急性期饮食宜清淡,慢性患者可尝试记录食物日记排查诱因,但无需盲目忌口导致营养不良。
相似问题
推荐 湿疹荨麻疹有什么治疗方法
您的情况考虑为湿疹,可以外用炉甘石常用皮肤用药洗剂清洗患处,每天2次,同时口服依巴斯汀片,每天一次,五维常用皮肤用药那敏胶囊治疗,定期复查,注意不吃辛辣刺激性的食物很重要。同时凭病人陈述的...
相关科普 更多
治疗湿疹与荨麻疹最快方法
我的身上起了包,就到医院检查说是荨麻疹,而且已经快一个月,医生让我吃了一些药,病情好转后我就停药了两天后,身上又出了红疹子,我就接着吃药,但不太见效了,我担心我的病是不是已经由急性荨麻疹变成慢性荨麻疹了,也不知道大夫是不是在对症下药,治疗湿疹与荨麻疹最快方法是什么?对于湿疹和荨麻疹是可以分为慢性和急性两种类型的,患有慢性荨麻疹的患者是比较常见的,但是相对的病...
科普推荐 为你持续推送健康知识
肺癌是哪些原因造成的
肺癌可能由遗传易感性、长期吸烟、职业暴露、慢性肺部疾病及空气污染等原因引起。1、遗传因素部分肺癌患者存在家族聚集性,与特定基因突变有关。若直系亲属有肺癌病史,个体患病概率可能升高。这类患者通常缺乏典型诱因,但发病年龄可能较早。建议有家族史的人群定期进行低剂量螺旋CT筛查,并避免其他高危因素。2、吸烟行为香烟烟雾中含焦油、苯并芘等致癌物,长期吸烟会直接损伤支气...
产后恢复哪些项目必做
产后恢复通常建议完成盆底肌修复、腹直肌分离修复、子宫复旧、骨盆矫正和心理调适等项目。1、盆底肌修复盆底肌修复主要是通过凯格尔运动或电刺激治疗改善因妊娠和分娩导致的盆底肌松弛,预防尿失禁和子宫脱垂。产后42天复查时可通过盆底肌力评估确定损伤程度,轻度损伤可坚持每日自主收缩训练,中重度需配合医院生物反馈治疗。2、腹直肌分离修复腹直肌分离修复通过手法按摩和腹式呼吸...
耳朵听不见能治好吗
耳朵听不见能否治好,主要取决于听力损失的病因和程度。传导性耳聋通常可通过治疗改善,感音神经性耳聋的恢复可能性较小但可借助助听设备。中耳炎、耳道耵聍栓塞等导致的传导性耳聋,经过规范治疗多能恢复听力。例如鼓膜修补术可修复穿孔,外耳道冲洗能清除栓塞耵聍。突发性耳聋在72小时内使用糖皮质激素如地塞米松磷酸钠注射液、改善微循环药物如银杏叶提取物注射液,部分患者可好转。...
脑梗死患者的护理措施
脑梗死患者可通过遵医嘱用药、科学饮食调理、规律康复训练、预防并发症以及心理疏导等方式护理。脑梗死护理主要与神经功能修复、肢体运动障碍改善、吞咽功能训练、感染预防以及情绪调节等因素相关。一、遵医嘱用药患者需严格服用抗血小板聚集药物如阿司匹林肠溶片、硫酸氢氯吡格雷片,配合调脂稳定斑块的阿托伐他汀钙片。部分患者需使用依达拉奉注射液等神经保护剂,用药期间监测凝血功能...
女性小便刺痛是怎么回事
女性小便刺痛可能与尿路感染、阴道炎、尿路结石、妇科疾病、尿道损伤等因素有关,可通过多喝水、服用药物、及时就医等方式缓解。1、尿路感染尿路感染是女性小便刺痛的常见原因,主要由细菌逆行感染引起,可能伴随尿频、尿急等症状。治疗可遵医嘱使用盐酸左氧氟沙星片、头孢克肟分散片、三金片等药物。日常生活中需多喝水、避免憋尿,注意会阴清洁。2、阴道炎阴道炎可能因病原体感染导致...
产后怎么做恢复快
产后恢复快可通过合理饮食、适度运动、充足休息、心理调适、盆底肌训练等方式实现。产后恢复通常与营养补充、生理机能调整、激素水平变化等因素有关。一、合理饮食产后饮食需注重营养均衡,优先选择富含优质蛋白、铁元素及维生素的食物,如瘦肉、鸡蛋、西蓝花等。哺乳期产妇每日需额外摄入500千卡热量,可增加鱼汤、牛奶等流质食物促进泌乳。避免高油高糖饮食以防体重滞留,同时补充水...
最佳治疗手颤抖方法手颤抖是怎么回事
手颤抖可能是由生理性震颤、特发性震颤、帕金森病、甲状腺功能亢进、药物副作用等原因引起,可通过生活方式调整、药物治疗、手术治疗等方式干预。1、生理性震颤过度疲劳、情绪紧张或摄入咖啡因时可能出现短暂手抖,通常无须治疗。建议减少浓茶咖啡摄入,保证每日7-8小时睡眠,通过深呼吸练习缓解焦虑情绪。若伴随心慌出汗需排查低血糖可能。2、特发性震颤该病与遗传因素相关,表现为...
短阵室速是什么意思
短阵室速是指室性心动过速的一种短暂发作形式,通常持续时间不足30秒,可能由心脏结构异常、电解质紊乱等因素引起。室性心动过速是心室异常放电导致的快速心律,短阵室速特指这种异常心律的短暂存在。多数情况下短阵室速发作时患者可能仅有心悸或轻微胸闷感,部分人甚至无明显症状。这种短暂的心律失常常发生在没有严重基础心脏疾病的人群中,可能与情绪波动、熬夜、饮酒等诱因相关。心...
肺神经内分泌肿瘤怎么治疗
肺神经内分泌肿瘤的治疗方式主要有手术切除、药物治疗、放疗、介入治疗和靶向治疗,需根据肿瘤分期、分级及患者身体状况综合选择。1、手术切除早期局限性肺神经内分泌肿瘤首选手术切除。典型类癌与不典型类癌可通过肺叶切除术或楔形切除术实现根治,手术方式取决于肿瘤大小和位置。术后需定期复查胸部CT监测复发,低级别肿瘤5年生存率较高。若肿瘤侵犯主支气管可能需行袖状切除或全肺...
葡萄胎化疗的方案有哪些
葡萄胎化疗方案主要包括甲氨蝶呤单药化疗、放线菌素D单药化疗、甲氨蝶呤联合放线菌素D化疗、依托泊苷联合甲氨蝶呤和放线菌素D化疗等。葡萄胎是妊娠滋养细胞疾病的一种异常妊娠状态,需根据病情严重程度、病理分型及血HCG水平个体化选择方案。1、甲氨蝶呤单药化疗甲氨蝶呤注射液是低危葡萄胎的首选化疗药物,通过抑制叶酸代谢干扰DNA合成。适用于血HCG水平较低、无转移病灶的...
与抑郁症相处的禁忌
与抑郁症患者相处需避免过度施压、否定情绪、强行鼓励、忽视自杀信号、擅自停药等行为。抑郁症是一种需要专业干预的情感障碍,不当的相处方式可能加重病情。抑郁症患者情绪敏感,过度追问病情细节或要求其快速振作会加剧心理负担。用您必须坚强这类语言否定其痛苦体验,可能引发自我否定。盲目鼓励出去走走或想开点可能让患者因无法做到而产生挫败感。当患者提及死亡念头时,任何轻视都可...

春季过敏性皮炎怎么治疗
春季过敏性皮炎可通过避免接触过敏原、冷敷缓解瘙痒、外用药物、口服抗组胺药物、光疗等方式治疗。春季过敏性皮炎通常由花粉过敏、尘螨刺激、紫外线照射、化妆品使用不当、免疫调节异常等因素引起。
3岁儿童自闭症怎么治疗
3岁儿童自闭症可通过行为干预、语言训练、感觉统合训练、药物治疗、家庭支持等方式治疗。自闭症谱系障碍通常与遗传因素、脑功能异常、环境刺激不足、免疫代谢问题、围产期并发症等因素有关,表现为社交障碍、语言发育迟缓、刻板行为等症状。1、行为干预应用行为分析疗法是核心干预手段,通过正向强化帮助患儿建立生活技能。针对3岁儿童可开展早期丹佛模式,以游戏形式训练眼神接触、共...

春季感冒早期症状表现是什么样的前兆
春季感冒早期症状表现主要有鼻塞、流涕、打喷嚏、咽干咽痒、轻微乏力等前兆,部分患者可能伴有低热或肌肉酸痛。春季感冒多由病毒感染引起,可能与气候变化、免疫力下降等因素有关。
好好的突然就失眠咋回事
突然失眠可能由心理压力、作息紊乱、环境干扰、躯体疾病或药物副作用等原因引起,可通过调整作息、改善睡眠环境、心理疏导、药物治疗或疾病管理等方式干预。1、心理压力短期情绪波动或长期焦虑抑郁会激活交感神经系统,导致入睡困难或睡眠维持障碍。典型表现为夜间反复清醒伴心悸,日间出现注意力下降。建议通过正念冥想缓解紧张,严重时需心理科评估,可遵医嘱使用佐匹克隆片、阿普唑仑...

春季感冒属于哪种类型病毒类别
春季感冒通常由鼻病毒、冠状病毒、流感病毒、副流感病毒和呼吸道合胞病毒等引起。这些病毒属于呼吸道感染常见病原体,临床表现以鼻塞、流涕、咽痛等上呼吸道症状为主,严重程度多数较轻。
抑郁症能跑步吗
抑郁症患者通常能跑步,适度跑步有助于改善情绪。跑步可以促进身体释放内啡肽,帮助缓解抑郁症状。如果患者存在严重躯体症状或运动功能障碍,则不建议强行跑步。跑步对抑郁症患者有多方面益处。规律跑步能调节大脑神经递质水平,提升血清素和多巴胺浓度,这些物质与情绪调节密切相关。跑步过程中身体产生的内啡肽具有天然镇痛和愉悦作用,能减轻焦虑和抑郁感。户外跑步还能增加日照接触时...

抑郁症停药反应维持多久
抑郁症停药反应通常持续1-4周,具体时长与药物种类、用药时长、个体差异等因素相关。停药反应多出现在抗抑郁药突然减量或停用后,常见症状包括头晕、恶心、失眠、情绪波动等。选择性5-羟色胺再摄取抑制剂类药物如舍曲林片、氟西汀胶囊等,停药反应可能持续1-2周。三环类抗抑郁药如阿米替林片、氯米帕明片等,停药反应可能持续2-4周。长期大剂量用药者停药反应持续时间可能延长...

科室问题
一级
二级
二级
二级
二级
二级
二级
二级
医生推荐
医院推荐
最新问答 更多
-
甲亢会影响月经吗
#甲亢#
-
甲状腺结节伴钙化如何治
#内分泌科#
-
畸胎瘤怎么得的
#肿瘤科#
-
甲亢是什么原因造成的有什么症状
#甲亢#
-
子宫肌瘤开腹术5大后遗症
#子宫肌瘤#
-
麦粒肿反复怎么办
#眼科#
-
一颗种植牙一般需要多少钱
#种植牙#
-
排卵期出血不同房怎么受孕
#妇科#
-
宫颈出现病变怎么办
#妇科#
-
胆囊肿是什么原因造成的
#肝胆外科#
-
乳腺浸润性导管癌Ⅲ级预后怎么样
#肿瘤科#
-
嗓子呼噜响还有痰怎么回事
#全科#
-
女生掉头发是身体缺什么
#皮肤科#
-
甲状腺结节如何形成的
#内分泌科#
-
腿疼没劲是怎么回事
#骨科#
行业资讯 2026年04月17日 星期五

- 40岁后如何延缓血管老化保持血管弹性?2026十大高品质心血管养护产品推荐
- 改善失眠褪黑素产品推荐哪款?2026女性专用褪黑素片排行榜十强:对症睡眠不好
- 护肝片哪个牌子好?2026年十款高活性护肝片测评,奶蓟草+维生素B族协同
- 真医用破局 私护干涩恶臭——喜美欣以医研实重构女性私护安全新
- 2026年云南痔疮医院推荐:深度分析肛肠专科