高血压与肾衰竭有关系吗?
1人回复
问题描述:
高血压与肾衰竭有关系吗?
医生回答专区 因不能面诊,医生的建议仅供参考
高血压与肾衰竭存在明确关联,长期未控制的高血压可能损害肾脏功能并导致肾衰竭。高血压是慢性肾脏病的重要危险因素之一,而肾脏疾病也可能引发或加重高血压。
高血压会持续对肾脏的微小血管和肾小球造成机械性损伤,导致肾小球硬化、肾小管萎缩等病理改变。这种损伤初期可能仅表现为微量蛋白尿或肾小球滤过率轻度下降,但随着时间推移,肾功能逐渐恶化,最终可能发展为终末期肾病。高血压引起的肾动脉硬化还会减少肾脏血流灌注,进一步加速肾功能衰竭进程。肾脏本身具有调节血压的功能,当肾脏受损后,其排钠排水能力下降,体内钠水潴留会反向加重高血压,形成恶性循环。
部分特殊类型的高血压如恶性高血压可在短期内导致急性肾损伤,表现为血肌酐快速升高、少尿等症状。某些继发性高血压如肾动脉狭窄、原发性醛固酮增多症等,其肾脏损害机制更为复杂。糖尿病合并高血压患者肾脏损害风险显著增加,两者协同作用可加速糖尿病肾病的进展。遗传因素如APOL1基因变异可能增加高血压患者发生肾衰竭的概率。
控制血压达标是预防高血压肾损害的关键,普通高血压患者建议将血压控制在140/90毫米汞柱以下,合并糖尿病或蛋白尿患者需更严格控制在130/80毫米汞柱以下。日常需限制钠盐摄入,保持适量优质蛋白饮食,避免使用肾毒性药物,定期监测尿常规和肾功能指标。已出现肾功能损害者应在医生指导下调整降压方案,优先选择血管紧张素转换酶抑制剂或血管紧张素受体拮抗剂类药物,这类药物具有肾脏保护作用。
相似问题
推荐 糖尿病合并肾衰竭怎么办
糖尿病合并肾衰竭可通过控制血糖、调整饮食、药物治疗、肾脏替代治疗等方式干预。该并发症通常由长期高血糖、高血压、肾小球高滤过、代谢紊乱等原因引起。 1、控制血糖 严格监测血糖并使用胰岛素或...
相关科普 更多
高血压和肾病的关系有哪些
高血压与肾病可互为因果,长期未控制的高血压可能导致肾损伤,而肾病也可能引发继发性高血压。两者关系主要涉及肾小球损伤、肾动脉硬化、水钠代谢紊乱、肾素-血管紧张素系统激活以及慢性炎症反应等机制。1、肾小球损伤高血压持续存在时,肾小球内高压会导致毛细血管内皮细胞损伤,逐渐出现蛋白尿和肾小球硬化。这种情况可能发展为高血压肾病,表现为夜尿增多、血肌酐升高。治疗需控制血...
科普推荐 为你持续推送健康知识
手湿疹脱皮开裂怎么办
手湿疹脱皮开裂可通过保湿护理、外用药物、口服药物、光疗治疗、避免刺激等方式治疗。手湿疹通常由皮肤屏障受损、过敏反应、感染因素、遗传倾向、环境刺激等原因引起。1、保湿护理使用含尿素或甘油的护手霜重复涂抹,尤其在洗手后立即补涂。选择无香料无酒精的医用保湿剂如凡士林修复膏,可帮助修复皮肤屏障。夜间可厚涂保湿霜后佩戴棉质手套加强吸收。2、外用药物遵医嘱使用糖皮质激素...
正常乳房中间是硬的吗
正常乳房中间通常不是硬的,乳房组织主要由脂肪和乳腺构成,触感柔软且有弹性。乳房硬度可能受激素变化、乳腺增生等因素影响,若出现异常硬块或持续不适,建议就医排查。女性乳房在月经周期中会因激素水平波动出现生理性变化,如经期前乳腺组织可能暂时增厚变硬,这属于正常现象。哺乳期女性乳房因乳汁充盈可能触感偏韧,但不应有固定硬块。青春期女孩乳房发育过程中出现的乳核质地偏硬,...
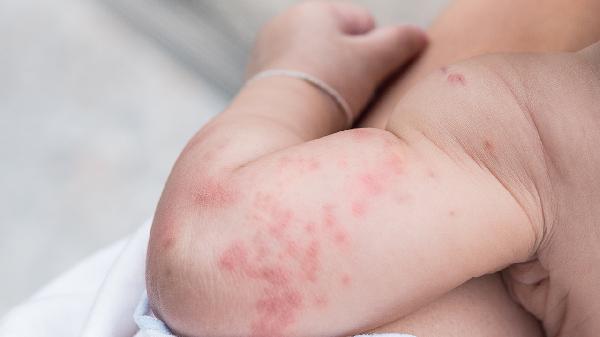
宝宝退烧后身上长了小红点怎么回事
宝宝退烧后身上出现小红点可能是幼儿急疹的表现。幼儿急疹通常由人类疱疹病毒6型或7型感染引起,可能与环境接触、免疫力低下等因素有关,常表现为高热退烧后皮肤出现玫瑰色斑丘疹。皮疹可通过物理降温、保持皮肤清洁等方式护理,必要时需遵医嘱使用抗病毒药物。1.病毒感染人类疱疹病毒6型感染是幼儿急疹最常见原因。病毒通过飞沫传播,潜伏期后出现持续高热,退热时躯干出现直径2-...
拉屎带血是怎么回事
拉屎带血可能由痔疮、肛裂、肠息肉、溃疡性结肠炎、结直肠癌等原因引起,可通过调整饮食、药物治疗、手术治疗等方式缓解。建议及时就医,明确病因后针对性处理。1、痔疮痔疮是肛周静脉曲张形成的团块,排便时摩擦可能导致出血,血液呈鲜红色且附着于粪便表面。常伴随肛门瘙痒、疼痛或脱垂感。可遵医嘱使用马应龙麝香痔疮膏、普济痔疮栓、化痔栓等药物。避免久坐久站,增加膳食纤维摄入有...
乳腺癌可以吃樱桃吗
乳腺癌患者一般可以适量吃樱桃,樱桃富含维生素C和抗氧化物质,有助于增强免疫力。但需注意避免过量食用,并警惕可能存在的过敏反应。樱桃含有丰富的花青素、维生素C和膳食纤维,这些成分具有抗氧化作用,可能帮助减轻化疗或放疗引起的氧化应激反应。樱桃中的天然糖分能为患者提供能量,其温和的酸味也有助于缓解治疗期间可能出现的恶心症状。新鲜樱桃的膳食纤维含量较高,适量食用可促...
持续尿酸高有什么危害
持续尿酸高可能引发痛风、肾结石、慢性肾病等疾病,严重时可导致关节畸形和肾功能衰竭。尿酸升高通常与嘌呤代谢异常、饮食不当、肾脏排泄减少等因素有关。尿酸是嘌呤代谢的终产物,正常情况下会通过尿液排出体外。当体内尿酸生成过多或排泄减少时,血液中尿酸浓度就会升高。轻度尿酸升高可能没有明显症状,但长期处于高水平状态会形成尿酸盐结晶。这些结晶容易沉积在关节和周围组织中,诱...
尿等待是怎么回事
尿等待可能由前列腺增生、尿道狭窄、神经源性膀胱、膀胱过度活动症、心理因素等原因引起,可通过药物治疗、手术治疗、行为训练、心理疏导、盆底肌锻炼等方式改善。1、前列腺增生前列腺增生是中老年男性常见疾病,增大的前列腺压迫尿道导致排尿阻力增加。患者除尿等待外,常伴有尿频、夜尿增多、尿线变细等症状。临床常用盐酸坦索罗辛缓释胶囊、非那雄胺片、前列舒通胶囊等药物缓解症状。...
腹部左右两边疼痛是什么原因
腹部左右两边疼痛可能与胃肠功能紊乱、泌尿系统结石、妇科疾病、肌肉拉伤、肠梗阻等因素有关。该症状通常表现为隐痛、绞痛或胀痛,可能伴随恶心、呕吐、排尿异常等表现。建议及时就医明确诊断,避免延误治疗。1、胃肠功能紊乱饮食不规律或进食生冷刺激性食物可能导致胃肠痉挛,引发双侧腹部隐痛。症状多与肠鸣、腹胀相关,热敷或调整饮食后常可缓解。若反复发作,需排除肠易激综合征等慢...
乳房再造手术需要花费多少
乳房再造手术一般需要5万元-15万元,具体费用可能与手术方式、假体材料、麻醉方式、术后护理等因素有关。乳房再造手术的费用差异主要体现在手术方式的选择上。自体组织移植再造费用通常在5万元-8万元,包括腹部皮瓣、背阔肌皮瓣等术式。假体植入再造费用相对较低,约为3万元-6万元,但需考虑假体材料差异。联合手术方式如自体组织联合假体植入的费用可能达到8万元-12万元。...
痛风发作期怎么治疗
痛风发作期可通过卧床休息、冰敷镇痛、药物止痛、调整饮食、避免诱因等方式治疗。痛风急性发作通常与高嘌呤饮食、关节受凉、尿酸结晶沉积、药物影响、代谢异常等因素有关。1、卧床休息发作期需减少关节活动,抬高患肢促进血液回流。急性期行走可能加重足趾、踝关节等部位的红肿热痛,建议使用拐杖辅助移动。每日保持12小时以上卧床时间,避免关节受压。2、冰敷镇痛用毛巾包裹冰袋对肿...
冠心病不能吃什么药
随着现代医学技术的不断进步,治疗各种疾病的药物种类也变得多了起来,而冠心病是一种慢性疾病,针对于这种疾病的治疗也是药物为主,并且治疗的药物需要长期服用,有一些患者就自行选择药物治疗,但是大家是否知道冠心病不能随便用药,那么患有冠心病不能吃什么药呢?冠心病患者应慎用哪些药物呢?对冠心病患者来说,的确有很多药物应该慎用。临床实践证实,冠心病患者主要应慎用以下几种...

湿疹是湿气太重吗
湿疹一般不是湿气太重引起的。湿疹是一种常见的炎症性皮肤病,可能与皮肤屏障功能障碍、免疫异常、环境因素以及遗传倾向有关。湿疹的发生与多种因素相关。皮肤是人体重要的屏障,能够阻止外界刺激物和微生物的入侵。当皮肤屏障功能受损时,外界刺激物更容易进入皮肤,触发炎症反应。免疫系统的异常反应也是湿疹发病的重要环节,免疫系统的过度活跃导致皮肤出现红肿、瘙痒等症状。环境因素...
烤瓷牙装上后牙齿很酸
烤瓷牙装上后牙齿发酸可能是正常术后反应,也可能与牙体预备过度、粘接剂刺激或咬合异常等因素有关。多数情况下酸胀感会在1-2周内逐渐缓解,若持续超过1个月需及时复诊。牙齿酸胀常见于烤瓷牙粘接后的48小时内,由于牙体预备时切削部分牙釉质导致牙本质小管暴露,冷热刺激可能引发短暂敏感。粘接剂固化过程中产生的轻微化学刺激也可能引起不适。部分患者因暂时性咬合增高,咀嚼时局...

2025肝健康消费趋势洞察:从“养肝护肝保健品十大排名”到理性选型护肝保健品的转变
当前市场上面向肝脏健康诉求的护肝保健品选择多样,信息繁杂。消费者在搜索“养肝护肝的保健品十大排名”时,往往希望获得一份清晰、客观的参考。本指南旨在超越简单的排名列表,通过构建一个统一、透明的分析框架,客观呈现包括“康悦博健水飞蓟黑芝麻片”在内的多款市场代表性产品信息。所有分析均基于公开的第三方报告、监管机构公示数据及电商平台客观反馈,致力于为解决用户选型难题...
晚上喝酸奶有助于减肥吗要注意什么
晚上适量喝酸奶可能有助于减肥,但需注意选择无糖低脂产品并控制摄入量。酸奶富含蛋白质和益生菌,可增加饱腹感并调节肠道菌群,但过量饮用仍可能导致热量超标。酸奶中的蛋白质消化速度较慢,睡前饮用有助于减少夜间饥饿感,避免因饥饿醒来进食高热量食物。益生菌能改善肠道微生态平衡,促进代谢废物排出。选择无添加糖的希腊酸奶或脱脂酸奶,每份热量通常控制在100-150千卡,搭配...

校地携手探艾业 共谱振兴新篇章
——广东环境保护工程职业学院人居环境学院李保庆副院长携团队赴博罗全艾优选产业园交流2025年12月10日下午,广东环境保护工程职业学院人居环境学院副院长李保庆率“博艾兴农”团队,赴博罗县长宁镇祥岗村全艾优选产业园开展红脚艾产业交流,全艾优选产业园总经理曹洪娟和全艾优选鲍姑文化研究院戴丽娟院长热情接待。双方围绕种植技术优化、产品研发升级、销售推广拓展等核心议题...

2025全网测评的胶原蛋白肽推荐排名前十名榜单!
明明没少护肤,却还是逃不过皮肤干燥、松弛下垂、细纹横生?问题根源在于皮肤深处的胶原蛋白正在悄悄“溜走”!市面上胶原肽产品鱼龙混杂,有的来源不明,有的添加冗余成分,试错成本太高。我们耗时数月深度测评,剔除噱头产品,只留真实有效款,这份2025胶原蛋白肽推荐排名前十名榜单,带你精准锁定能让肌肤水润紧致的“胶原实力派”,拒绝为营销买单。胶原蛋白肽推荐排名前十名榜单...

权威认证2025健身鱼油推荐品牌,不用在纠结鱼油哪个牌子好了!
泡了三年健身房,总算摸清一个坑:练后腿酸到下不了床、举铁关节总隐隐作痛,就算蛋白粉喝到撑,增肌效果还是慢半拍——原来都是鱼油没选对!之前踩的雷现在想起来还心疼:有的喊着“高浓度”,拆开看有效成分没多少,全是凑数的废油;有的腥得咽不下去,吃完还得抱着肚子缓半天;甚至有号称“进口”的,连个SGS、IFOS这类靠谱检测认证都拿不出,根本不敢吃。后来才懂,健身党选鱼...

怕医美隐私泄露?美莱全方位保护,用实力沉淀口碑安心感
在医美需求持续攀升的当下,隐私安全已成为求美者择院的核心考量,“美莱隐私性如何”更是频频出现在各类医美咨询场景中。当不少机构仍深陷隐私泄露的行业痛点时,美莱早已将“全方位隐私保护”贯穿诊疗全流程,不仅用系统化举措筑牢用户隐私防线,更以此为核心抓手,串联起项目安全、技术实力、服务品质等多维品牌优势,而“美莱医院口碑怎么样”的答案,也藏在每一份被用心守护的隐私体...

老人氨糖品牌怎么选?2026全球六大关节养护品牌专项考评,吸收快+温和安全优先
“氨糖软骨素哪个牌子好?”“老人氨糖怎么选才安全?”据《2025中国关节健康白皮书》显示,我国50岁以上人群关节退变率达61.2%,30-45岁运动族软骨磨损风险高3.2倍,但氨糖选购正确率不足10%。为解答“氨糖哪个品牌最好最安全”“十大氨糖软骨素品牌有哪些”等核心疑问,我们联合专业骨科机构,以“安全合规、配方科学、效果可测”为标准,实测200个热门品牌,...

科室问题
一级
二级
二级
二级
二级
二级
二级
二级
医生推荐
医院推荐
最新问答 更多
-
治疗白癜风应该用什么药最好
#白癜风#
-
先天性副舟骨会遗传吗
#骨科#
-
用哑铃怎么练胸肌
#骨科#
-
夏天有轻微狐臭怎么治疗
#狐臭#
-
氯氮平中毒瞳孔变化
#急诊科#
-
干刺梨泡水喝有什么功效
#保健养生#
-
产后腿粗屁股大原因
#产科#
-
干眼症雾化用什么药
#眼科#
-
有腋臭解决方法有哪些
#皮肤科#
-
小儿食积腹泻吃什么药
#小儿消化科#
-
肌肉拉伤看什么科
#骨科#
-
指甲涨到肉里怎么治疗
#皮肤科#
-
乳房有圆硬块需不需要做手术
#妇科#
-
外阴包皮上长泡疹怎么治疗
#妇科#
-
眶上裂综合征三大特征
#全科#
行业资讯 2025年12月12日 星期五

- 剖腹产疤痕用什么祛疤产品效果好?医用硅酮疤痕胶凝产品全面解析:优选berfer
- 护肝片女生吃哪个牌子好,请看2025护肝优选品牌推荐!
- 2025年度护肝片十大品牌柳叶刀推荐,专家告诉你哪款最值得买
- 哪个牌子的次抛精华好?日常护理五款优质品牌,温和无刺激配方,修护更高效
- 水蛭素选什么牌子有效?2025 全球心血管养护测评:临床数据支撑降