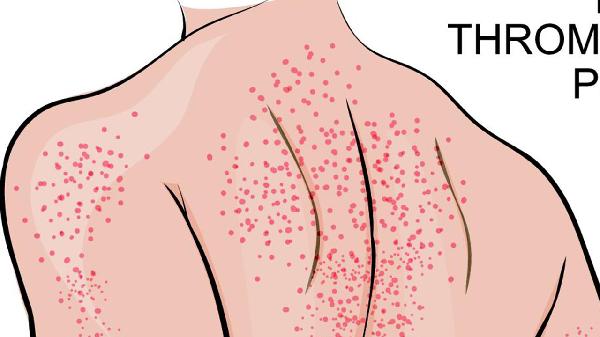
急性荨麻疹与慢性荨麻疹的区别
医生回答专区 因不能面诊,医生的建议仅供参考
急性荨麻疹与慢性荨麻疹在病程、病因、症状表现及治疗方式上存在显著差异。急性荨麻疹病程通常短于6周,多由过敏原、感染或药物引发;慢性荨麻疹病程超过6周,病因复杂,可能与自身免疫、慢性感染或精神因素相关。急性荨麻疹表现为突发性风团、瘙痒,症状剧烈但消退较快;慢性荨麻疹症状反复发作,持续时间长,可能伴随血管性水肿。急性荨麻疹以抗组胺药物为主,慢性荨麻疹需长期管理,可能联合免疫抑制剂或生物制剂治疗。
1、病程差异:急性荨麻疹病程通常短于6周,症状突发且迅速消退;慢性荨麻疹病程超过6周,症状反复发作,持续时间长。急性荨麻疹患者可能在接触过敏原后数小时内出现症状,而慢性荨麻疹患者可能无明显诱因,症状持续或间歇性出现。
2、病因不同:急性荨麻疹多由过敏原、感染或药物引发,如食物过敏、病毒感染或抗生素使用;慢性荨麻疹病因复杂,可能与自身免疫、慢性感染或精神因素相关。急性荨麻疹的病因相对明确,而慢性荨麻疹的病因常难以确定,需通过详细检查排查。
3、症状表现:急性荨麻疹表现为突发性风团、瘙痒,症状剧烈但消退较快;慢性荨麻疹症状反复发作,持续时间长,可能伴随血管性水肿。急性荨麻疹的风团通常在24小时内消退,而慢性荨麻疹的风团可能持续数天或更久。
4、治疗方式:急性荨麻疹以抗组胺药物为主,如氯雷他定片10mg每日一次,或西替利嗪片5mg每日一次;慢性荨麻疹需长期管理,可能联合免疫抑制剂或生物制剂治疗。急性荨麻疹的治疗以缓解症状为主,慢性荨麻疹的治疗需综合考虑病因及患者个体差异。
5、预后差异:急性荨麻疹预后良好,多数患者症状完全消退;慢性荨麻疹预后因人而异,部分患者症状可能持续数年。急性荨麻疹患者通常在避免诱因后症状不再复发,而慢性荨麻疹患者需长期随访,调整治疗方案。
急性荨麻疹与慢性荨麻疹患者在日常生活中需注意饮食调理,避免已知过敏原,如海鲜、坚果等;保持皮肤清洁,避免过度搔抓;适当运动,增强免疫力;慢性荨麻疹患者需定期复诊,监测病情变化,调整治疗方案。对于症状持续或加重的患者,建议及时就医,进一步明确病因并制定个体化治疗计划。
相似问题
推荐 慢性荨麻疹怎么才能彻底治好
科普推荐 为你持续推送健康知识







科室问题
医生推荐
医院推荐
最新问答 更多
-
风湿病都能吃什么食物
#风湿免疫科#
-
脚趾甲发白变空怎么办
#全科#
-
孕妇喝陈皮水对胎儿有影响吗
#儿科#
-
冬虫夏草可以调节什么功能
#全科#
-
收缩压下降舒张压不下降原因
#全科#
-
如何预防流行性腮腺炎
#传染科#
-
治疗口吃的最佳方法是什么
#神经内科#
-
女生体毛旺盛是好是坏
#全科#
-
频发室性早搏是什么意思
#心血管内科#
-
口腔癌一般初期症状是什么呢
#肿瘤外科#
-
脚上起一片小痘痘痒的
#皮肤科#
-
膀胱癌膀胱全切的护理
#膀胱癌#
-
小儿支气管炎发烧多少天
#小儿呼吸科#
-
怀孕可以吃膨化食品吗
#产前诊断科#
-
眼圈发黑什么原因
#眼科#
行业资讯 2026年04月20日 星期一

- 研究发现:晚餐与寿命息息相关!怎么吃吃多少,今天告诉你答案
- 49岁男子脑梗离世,医生呼吁中老年人,晨起后尽量少做五件事
- 寿命决定期是70岁,不论男女,走路有这4个表现,不想长寿都难
- 最伤身体的睡姿找到了,感觉舒服也要改掉,别再傻傻不听劝!
- 肿瘤科医生:不容易得癌的人,一般都有6种“特质”,你占了几个